Glivec 100mg Film Tablet Kısa Ürün BilgisiAntineoplastik ve İmmünomodülatör Ajanlar » Antineoplastik İlaçlar (Kanser İlaçları) » Diğer Kanser İlaçları » Protein Kinaz İnhibitörleri » Imatinib KISA ÜRÜN BİLGİLERİ 1. BEŞERİ TIBBİ ÜRÜNÜN ADIGLIVEC 100 mg film tablet2. KALİTATİF VE KANTİTATİF BİLEŞİMBir film tablet, 100 mg imatinib (mesilat tuzu olarak) içerir.Boyar madde olarak kırmızı demir oksit (E172) ve san demir oksit (E172) içerir. 3. FARMASÖTİK FORMFilm TabletÇok koyu sarı ila kahverengimsi turuncu, bir yüzünde NVR ve diğer yüzünde SA baskısı olan yuvarlak çentikli film tabletler. 4. KLİNİK ÖZELLİKLER4.1. Terapötik endikasy onlarGLIVEC ' in endikasy onları: Yeni tanı konmuş Philadelphia kromozomu pozitif kronik faz kronik miyeloid lösemi (KML) hastalarında, Akselere faz Philadelphia kromozomu pozitif kronik miyeloid lösemi (KML) hastalarında, Blastik faz Philadelphia kromozomu pozitif kronik miyeloid lösemi (KML) hastalarında, Diğer tedavilere dirençli Philadelphia kromozomu pozitif kronik miyeloid lösemi (KML) hastalarında, İlk tanısı Philadelphia kromozomu pozitif kronik miyeloid lösemi (KML) olan ancak tedavi ile Philadelphia kromozomu negatif hale gelen kronik/akselere/blastik faz kronik miyeloid lösemi hastalarında, Kronik miyeloid lösemili (KML) olan 3 yaş ve üzerindeki çocuklarda birinci basamak tedavide, Erişkin hastalarda rezeke edilemeyen ve/veya metastatik malign C-kit reseptörü taşıyan gastrointestinal stromal tümör (GIST) hastalarında, Öpere edilmiş, C-kit reseptörü pozitif bulunan erişkin GIST (gastrointestinal stromal tümör) hastalarında AFIP* kriterlerine göre yüksek risk** taşıyanlarda adjuvan tedavide üç yıl süre ile, Yeni tanı konulmuş Philadelphia kromozomu pozitif akut lenfoblastik lösemi (Ph+ ALL) hastalarında klinik yararı gösterilmiş çoklu ajanlı kemoterapi şemaları ile kombine olarak remisyon indüksiyonu amacıyla, Relaps-refrakter Philadelphia kromozomu pozitif akut lenfoblastik lösemi (Ph+ALL) hastalarında klinik yaran gösterilmiş çoklu ajanlı kemoterapi şemalan ile kombine olarak remisyon indüksiyonu amacıyla, FIP1L1-PDGFRA füzyon geni laboratuvar incelemeleriyle gösterilen hipereozinofilik sendrom ve sistemik mastositoz hastalannda kullanılabilir. (* Armed Forces Institute of Pathology (AFIP) kriterleri bölüm 5.1 Farmakodinamik özelliklerde verilmiştir. **AFIP kriterlerine göre yüksek riskli grupların tanımı; 1- Mide yerleşimli alanlarda tümör büyüklüğü 6 cm'nin üzerinde olan ve mitotik indeksi 5'in üzerinde bulunanlar 2- Mide dışındaki yerleşimlerde 10 cm ve üzerinde tümör büyüklüğü olan ya da mitotik indeksi 5'in üzerinde bulunanlar) 4.2 Pozoloji ve uygulama şekli Pozoloj i/uygulama sıklığı ve süresi:Tedavi, hematolojik malign hastalıklar ve malign sarkomlar bulunan hastaların tedavisinde deneyimi olan bir doktor tarafından başlatılmalıdır.Tedavi, hasta yarar sağladığı sürece devam ettirilmelidir. Kronik Miyeloid Lösemi de (KML) DozajKronik faz KML bulunan yetişkin hastalar için önerilen GLIVEC dozajı 400 mg/gün, hızlanmış faz ya da blast krizi bulunanlar için önerilen dozaj ise 600 mg/gün'dür.İlaca bağlı oluşan ciddi advers etki ve ağır lösemiyle ilişkili nötropeni veya trombositopeni gelişmemiş olması koşuluyla, hastalığın ilerlemesi (herhangi bir zamanda), en az 6 aylık tedaviden sonra tatmin edici bir hematolojik yanıt alınamaması, 12 aylık tedaviye rağmen sitogenetik cevap elde edilmemesi veya daha önce elde edilmiş olan hematolojik ve/veya sitogenetik yanıtın kaybolması gibi durumlarda; kronik fazda hastalık bulunanlarda dozun 400 mg'dan 600 mg'a yükseltilmesi, ya da hızlanmış faz veya blast krizi bulunan hastalarda da dozun 600 mg'dan maksimum 800 mg günlük doza yükseltilmesi düşünülebilir. Philedelphia kromozomu pozitif, akut lenfoblastik lösemide (Ph+ ALL) dozajPh+ ALL hastalarında önerilen GLIVEC dozajı, remisyon İndüksiyon kemoterapi şemaları çerçevesinde belirlenir.Hipereozinofiiik sendrom ve sistemik mastositozda dozajYetişkin hipereozinofiiik sendrom ve sistemik mastositoz hastalarında önerilen GLIVEC dozajı, günde 100 mg'dır. Yanıtsız hallerde 400 mg'a dek çıkılabilir. Bu doz aşılamaz.Gastrointestinal Stromal Tümörlerde (GIST) dozajYetişkin, rezeke edilemeyen ve/veya metastatik malign GIST hastalarında önerilen GLIVEC dozajı, günde 400 mg'dır.Değerlendirmelerin tedaviye yetersiz yanıtı ortaya koymaları durumunda, advers ilaç reaksiyonları göstermeyen hastalarda dozun 400 mg'dan 600 mg veya 800 mg'a yükseltilmesi düşünülebilir. GIST rezeksiyonunu takiben yetişkin hastaların adjuvan tedavisinde önerilen GLIVEC dozu 400mg/gün'dür. Önerilen tedavi süresi 36 aydır. Adjuvan tedavi ortamında, GLIVEC ile optimum tedavi süresi bilinmemektedir. Advers reaksiyonlar için doz ayarlamalarıHematolojik olmayan advers reaksiyonlar
GLIVEC kullanıldığında eğer ciddi hematolojik olmayan advers reaksiyon gelişirse, tedavi bu olay ortadan kalkıncaya kadar durdurulmalıdır. Daha sonra, olayın ilk ciddiyetine göre değişecek şekilde tedavi devam ettirilir. |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Eozinofili ile ilişkili SM ve FIP1L1 -PDGFR-alfa füzyon kınaz ile birlikte HES (başlangıç dozu 100 mg) |
ANC <1.0 xl09/L ve/veya trombosit sayısı <50 xl09/L |
1. ANC >1.5x109/L ve trombosit sayısı >75 x 109/L oluncaya kadar GLIVEC durdurulur 2. GLIVEC tedavisine önceki dozda (yani ciddi advers reaksiyon gerçekleşmeden önceki dozda) devam edilir. |
|
Kronik faz KML, SM, HES veGIST (başlangıç dozu 400 mg)b |
ANC <1.0 xl09/l ve/veya Trombositler <50 xl09/l |
1. ANC >1.5 xl09/l ve trombositler ^ 75 xl09/I oluncaya kadar GLIVEC'i kesin. 2. Tedaviye önceki GLIVEC dozu ile (ciddi advers reaksiyon gelişmesinden önce) yeniden başlayın. 3. ANC <1.0 xl09/l ve/veya trombositler <50 xl09/I olacak şekilde olay tekrarladığında, 1. basamağı tekrarlayın ve GLIVEC'e azaltılmış olarak 300 mg'lık dozlabaşlayın.** |
|
Pediyatrik kronik fazda KML (340 mg/m2 dozda) |
ANC <1.0 xl09/L ve/veya trombosit sayısı <50 x!07L |
1. ANC >1.5 xl09/L ve trombosit sayısı >75 xl09/L oluncaya kadar GLIVEC durdurulur. 2. GLIVEC tedavisine önceki dozda (yani ciddi advers reaksiyon gerçekleşmeden önceki dozda) devam edilir. 3. ANC <1.0 xl09/L ve/veya trombosit sayısının <50 xl09/L olduğu durum yinelendiği takdirde, 1. adım yeniden uygulanır ve GLIVEC tedavisine doz 260 mg/m2'ye düşürülerek devam edilir. |
|
Hızlanmış faz KML ve blast krizi ve Ph+ ALL (başlangıç dozu 600 mg)c |
aANC<0.5xl07l ve/veya Trombositler <10x109/l |
1. Sitopeninin lösemiye bağlı olup olmadığını kontrol edin (kemik iliği aspiratı ya da biyopsisi) 2. Eğer sitopeni lökopeniye bağlı değil ise GLIVEC dozunu 400 mg'a düşürün.b 3. Eğer sitopeni 2 hafta devam ederse, dozu 300 mg'a düşüriln.d 4. Eğer sitopeni 4 hafta devam ederse ve hala lösemiyle ilişkili değil ise ANC >1 xl09/l ve trombositler >20 xl09/l oluncaya kadar GLIVEC'i durdurun ve daha sonra 300 mg ile tedaviye başlayın.*1 |
|
ANC = mutlak nötrofil sayısı aen az 1 aylık tedaviden sonra ortaya çıkan b veya çocuklarda 260 mg/m2 e veya çocuklarda 340 mg/m2 d veya çocuklarda 200 mg/m2 | ||
Uygulama şekli:
Reçetedeki doz, gastrointestinal etkileri en aza indirmek için yemek sırasında ve büyük bir bardak suyla yutulmalıdır. Günde 400 veya 600 miligramlık dozlar bir defada. 800 miligramlık ise her birinde 400'er miligram olmak üzere sabah ve akşam iki bölümde alınmalıdır.Füm-kaplı tabletleri yutamayan hastalarda tablet, bir bardak suda veya elma suyunda dağıtılabilir. İhtiyaç duyulan sayıda tablet, uygun hacimde içeceğin (100 miligramlık tablet için yaklaşık 50, 400 miligramlık tablet için yaklaşık 200 mL) içerisine konarak bir kaşıkla karıştırılır. Meydana gelen süspansiyon, tablet(ler)in tam olarak dağılmasından
sonra derhal içilmelidir.
Özel popülasyonlara ilişkin ek bilgiler:
Karaciğer yetmezliği:
İmatinib, temel olarak karaciğer yoluyla metabolize olur. Hafif, orta şiddette veya şiddetli karaciğer fonksiyon bozukluğu olan hastalara, önerilen minimal doz olan günde 400 mg verilmelidir. Bu doz, tolere edilemediği takdirde azaltılabilir (bkz, bölüm 4.4 Özel kullanım uyanları ve önlemleri, 4.8 İstenmeyen etkiler, 5.1 Farmakodinamik özellikler ve 5.2 Farmakokinetik özellikler).Böbrek yetmezliği:
İmatinib ve metabolitleri böbrek yoluyla önemli miktarda atılmazlar. Böbrek yetmezliği olan veya diyaliz uygulanan hastalara böbrek bozukluğu başlangıç dozu olarak, önerilen minimum doz, günlük 400 mg verilebilir. Bununla birlikte, bu hastalarda dikkatli olunması önerilir. Tolere edilememesi halinde doz azaltılabilir ya da etki görülmemesi halinde doz arttırılabilir (bkz 4.4 Özel kullanım uyarılan ve önlemleri).Pediyatrik popülasvon:
GLIVEC'in KML endikasyonunda 2 yaşın altındaki çocuklarda kullanımıyla ilgili herhangi bir deneyim bulunmamaktadır. GLIVEC'in diğer endikasyonlarda çocuklarda kullanılması konusundaki tecrübelerimiz çok sınırlıdır.Çocuklarda doz uygulaması vücut yüzey alanını (mg/m ) temel almalıdır. Kronik faz ve ilerlemiş faz KML'si olan çocuklar için 340 mg/m2 günlük doz önerilmektedir (toplam doz günde 600 mg'ı geçmemelidir). Tedavi günde bir kere doz uygulaması yoluyla verilebilir ya da alternatif olarak günlük doz iki uygulamaya bölünebilir - sabah bir ve akşam bir (bkz. bölüm 5.1. Farmakodinamik özellikler).
Geriyatrik popülasvon:
Yaşlılarda spesifik olarak imatinib farmakokinetiği araştırılmamıştır.Katılan hastalann % 20'sinden fazlasının 65 ve daha yukan yaşlarda olduğu klinik çalışmalarda, yetişkin hastalarda yaşla ilişkili anlamlı farmakokinetik farklılıklar gözlenmemiştir. Yaşlılarda, özel bir doz önerisi gerekli değildir.
4.3. Kontrendikasyonlar
Aktif maddeye veya eksipiyanlardan herhangi birine karşı aşırı duyarlılık.4.4. Özel kullanım uyarıları ve önlemleri
GLIVEC, başka ilaçlarla eşzamanlı olarak kullanıldığında önemli ilaç etkileşimleri görülme potansiyeli bulunmaktadır. GLIVEC, rifampisin ya da diğer güçlü CYP3A4 indükleyicileri, ketokonazol ya da diğer güçlü CYP3A4 inhibitörleri, dar bir terapötik penceresi olan CYP3A4 substratlan (öm., siklosporin ya da pimozid) ya da dar bir terapötik penceresi olan CYP2C9 substratlan (örn., warfarin ya da diğer kumarin türevleri) ile birlikte alındığında dikkatli olunmalıdır (bkz. bölüm 4.5 Diğer tıbbi ürünler ile etkileşimler ve diğer etkileşim şekilleri).Ateş düşürücü olarak düzenli aralıklarla parasetamol (asetaminofen) alan bir hastanın akut karaciğer yetmezliği nedeniyle öldüğü bildirilmiştir. Etiyoloj isi tam olarak bilinmemekle beraber, parasetamol/asetaminofen kullanımında dikkatli olunmalıdır (bkz. 4.5 Diğer tıbbi ürünler ile etkileşimler ve diğer etkileşim şekilleri).
Hipotiroidism:
GLIVEC tedavisi sırasında levotiroksin replasmanı yapılan tiroidektomi hastalarında klinik hipotiroidizm olguları bildirilmiştir. Bu tür hastalarda Tiroid Stimulan Hormon (TSH) düzeyleri yakından izlenmelidir.
Hepatotoksisite:
Karaciğer disfonksiyonu (hafif, orta şiddette ve şiddetli) olan hastalarda, periferik kan sayımları ve karaciğer enzimleri dikkatli bir şekilde izlenmelidir (bkz 4.2 Pozoloji ve uygulama şekli, 4.8 İstenmeyen etkiler, 5.1 Farmakodinamik özellikler, 5.2 Farmakokinetik özellikler). GIST hastalarında karaciğer yetmezliğine sebebiyet verebilecek karaciğer metaztazlan görülmesi olasıdır.
İmatinib, yüksek doz kemoterapi kürleriyle birlikte kullanıldığında transaminaz ve bilirubin düzeylerinin yükselmesi şeklinde, geçici karaciğer toksisitesi görülmüştür. Buna ilave olarak yaygın olmayan akut karaciğer yetmezliği rapor edilmiştir. İmatinib, karaciğer fonksiyon bozukluğu potansiyeli olan kemoterapi kürleriyle birlikte kullanılacaksa, karaciğer fonksiyonlarının izlenmesi tavsiye edilir (bkz 4.8 İstenmeyen etkiler).
Sıvı retansiyonu:
GLIVEC alan yeni tanı konulmuş KML hastalarının yaklaşık % 2.5'inde ciddi sıvı retansiyonu (plevra e füzyonu, ödem, pulmoner ödem, asit, yüzeysel ödem) ortaya çıktığı bildirilmiştir. Bu nedenle, hastalarda düzenli aralıklarla kilo kontrolü önerilir. Beklenmedik, ani bir kilo artışı dikkatli araştırılmalı ve gerektiğinde uygun destek tedavisi uygulanmalı ve terapötik önlemler alınmalıdır. Klinik çalışmalarda, yaşlı hastalarda ve daha önceden kardiyak hastalık hikayesi bulunanlarda bu olayların insidanslannın arttığı saptanmıştır.
Kalp hastalığı ya da böbrek yetmezliği olan hastalar:
Kalp hastalığı, kalp yetmezliği açısından risk faktörleri bulunan veya böbrek yetmezliği hikayesi olan hastalar dikkatlice takip edilmeli, kalp veya böbrek yetmezliğini düşündüren belirti ve semptomları olan her hasta değerlendirilmeli ve tedavi edilmelidir.
Miyokardiyum içinde HES hücrelerinin gizli sızdırmasının görüldüğü hipereozinofili sendromu (HES) olan hastalarda izole kardiyojenik şok/sol ventrikül disfonksiyonu, imatinib tedavisine başlanmasıyla beraber oluşan HES hücre degranülasyonu ile ilişkilendirilmiştir. Bu durumun sistemik steroidler kullanılarak, dolaşımı destekleyen önlemler alarak ve imatinib tedavisini geçici olarak durdurarak düzeltilebileceği bildirilmiştir. Miyelodisplastik/miyeloproliferatif hastalıklar (MDS/MPD) ve sistemik mastositoz yüksek eozinofıl düzeyleri ile ilişkili olabilir. Bu nedenle, eozinofıl düzeylerinin yüksek olduğu MDS/MPD vakalarında, SM vakalarında ve HES vakalarında ekokardiyografik inceleme yapılmalı ve serum troponin düzeyleri ölçülmelidir. Bunlardan birinde anormallik tespit edilirse tedavi başlangıcında imatinible birlikte 1-2 hafta boyunca 1-2 mg/kg dozunda sistemik steroid kullanılması düşünülmelidir.
Gastrointestinal kanama:
Rezeke edilemeyen ya da metastatik malign GIST hastalarında gerçekleştirilen Faz III GIST klinik çalışmalarında, 211 hastada (%12.9) herhangi bir bölgede Derece 3/4 kanama bildirilmiştir. Rezeke edilemeyen ya da metastatik malign GIST hastalarında gerçekleştirilen Faz II GIST klinik çalışmasında (çalışma B2222), 8 hastada (% 5.4) gastrointestinal (GI) hemoraji olduğu ve 4 hastada ise (% 2.7) tümör alanında hemoraji olduğu bildirilmiştir. Tümör hemorajileri, tümör lezyonlarının anatomik yerleşim yerlerine göre intra-abdominal ya da intra-hepatik olmuştur. Tümörlerin GI yerleşimi, hasta popülasyonunda GI kanama bildirimlerine katkıda bulunmaktadır. Bu nedenle hastalar tedavinin başlangıcında gastrointestinal semptomlar açısından takip edilmelidir. (Bkz. Bölüm 4.8 İstenmeyen etkiler). Artan vaskülarite ve kanama eğilimi GIST'in klinik seyrinin bir parçası olduğundan, hastalarda kanamanın monitorizasyonu ve yönetimi için standart prosedürler uygulanmalıdır.
Tümör lizis sendromu:
GLIVEC ile tedavi edilen hastalarda tümör lizis sendromu (TLS) vakaları bildirilmiştir. TLS meydana gelme olasılığı nedeniyle, GLIVEC başlatılmadan önce klinik açıdan anlamlı dehidrasyonun düzeltilmesi ve yüksek ürik asit düzeylerinin tedavisi önerilmektedir (bkz. Bölüm 4.8 İstenmeyen etkiler).
Laboratuvar testleri:
GLIVEC ile tedavi sırasında düzenli olarak tam kan sayımlan yapılmalıdır. KML hastalarında GLIVEC tedavisine, nötropeni ya da trombositopeni eşlik etmiştir. Bununla birlikte, bu sitopenilerin ortaya çıkışı, hastalığın tedavi edildiği evreye bağlıdır ve kronik fazda KML bulunan hastalarla karşılaştırıldığında, hızlanmış fazda KML ya da blast krizinde bulunan hastalarda daha sık olmaktadır. 4.2 Pozoloji ve uygulama şekli bölümünde önerildiği gibi GLIVEC tedavisi kesilebilir ya da dozu azaltılabilir.
GLIVEC alan hastalarda karaciğer fonksiyonu (transaminazlar, bilirubin, alkalin fosfataz) düzenli olarak takip edilmelidir. 4.2 Pozoloji ve uygulama şekli, Hematolojik olmayan advers reaksiyonlar bölümünde önerildiği gibi bu laboratuvar anormallikleri, GLIVEC tedavisi kesilerek ve/veya dozu azaltılarak kontrol edilmelidir.
GLIVEC ve metabolitleri böbrek yoluyla önemli bir miktarda atılmazlar. Kreatinin klerensinin (KrCL) yaşla birlikte azaldığı bilinmektedir ve yaş GLIVEC kinetiğini anlamlı olarak etkilememektedir. Böbrek fonksiyonları bozuk hastalarda, imatinib plazma maruziyeti böbrek fonksiyonları normal hastalardakinden daha yüksek görünmektedir (muhtemelen, imatinib-bağlayıcı bir protein olan alfa-asit glikoprotein (AGP) plazma düzeylerinin bu hastalarda daha yüksek olması nedeniyle). KrCL ölçümü ile sınıflandınldığında, hafif (KrCL: 40-59 ml/dakika) ve şiddetli (KrCL: <20 ml/dakika) böbrek bozukluğu olan hastalar arasında maruz kalınan imatinib ile böbrek bozukluğunun derecesi arasında herhangi bir korelasyon yoktur. Ancak, 4.2 Pozoloji ve uygulama şekli bölümünde önerildiği gibi, tolere edilemezse imatinib başlangıç dozu düşürülebilir.
Çocuklar ve ergenler:
İmatinib kullanan çocuklar ve ergenlik öncesi dönemdeki kişilerde büyüme geriliği raporlanmıştır. Uzun süreli imatinib tedavisinin çocukların gelişimi üzerinde uzun dönem etkileri bilinmemektedir. Bu nedenle imatinib tedavisi gören çocukların yakından takip edilmesi önerilir.
4.5. Diğer tıbbi ürünler ile etkileşimler ve diğer etkileşim şekilleri İmatinibin plazma konsantrasyonlarını değiştiren ilaçlar
İmatinibin plazma konsantrasyonlarını arttırabilen ilaçlar:
Sitokrom P450 izoenzimlerinden CYP3A4 aktivitesini inhibe eden maddeler (örn. indinavir, lopinavir/ritonavir, ritonavir, sakinavir, telaprevir, nelfınavir ve boseprevir gibi proteaz inhibitörleri; ketokonazol, itrakonazol, posakonazol ve varikonazol gibi azol antifimgal ajanlar; eritromisin, klaritromisin ve telitromisin gibi belirli makrolidler) metabolizmayı azaltabilir ve imatinib konsantrasyonlarını arttırabilirler. Sağlıklı deneklere tek doz ketokonazol (bir CYP3A4 inhibitörü) ile birlikte uygulandığında, imatinibe maruz kalma durumunda anlamlı bir artış ortaya çıkmıştır (imatinibin ortalama Cmaks ve EAA değerleri sırasıyla % 26 ve % 40 artmıştır). GLIVEC, CYP3A4 izoziminin inhibitörleri ile birlikte verilirken dikkatli olunmalıdır.İmatinibin plazma konsantrasyonlarını azaltabilen ilaçlar:
CYP3A4 aktivitesini uyaran maddeler (örn. deksametazon, fenitoin, karbamazepin, rifampisin, fenobarbital, fosfenitoin, pirimidon ya da St. John's Worth olarak da bilinen hypericum perforatum) eşzamanlı uygulama GLIVEC'e maruz kalmayı azaltabilir. Sağlıklı 14 gönüllünün 8 gün boyunca günde 600 mg rifampisin kullanmasından sonra verilen, 400 miligramlık tek doz GLIVEC, oral doz klerensini 3.8 kat artırmıştır (%90 güven aralığı 3.5-4.5). Bu artış, ortalama Cmaks, EAA(0-24 ssat) ve EAA-^o-») değerlerinin, daha önce rifampin kullanılmamasına kıyasla sırasıyla %54, %68 ve %74 azalması demektir. Karbamazepin, okskarbazepin, fenitoin, fosfenitoin, fenobarbital ve primidon gibi enzim indükleyici anti-epileptik ilaçlar (AEİ) kullanırken GLIVEC ile tedavi edilen malign gliyomlu hastalarda da benzer sonuçlar gözlenmiştir. İmatinib için plazma EAA değeri, AEİ'ler kullanmayan hastalarla karşılaştırıldığında %73 oranında azalmıştır. Yayınlanmış iki çalışmada, imatinib ve St. John's Worth içeren bir ürünün birlikte uygulanması GLIVEC EAA değerinde %30-32'lik bir azalmaya yol açmıştır.Rifampin veya CYP3A4 indüksiyonu yapan diğer ilaçların kullanılmasına ihtiyaç olduğunda, enzim indüksiyon potansiyeli daha az olan, başka ilaçların kullanılması düşünülmelidir.GLIVEC ile plazma konsantrasyonu değişebilen ilaçlar:
İmatinib, simvastatinin (CYP3A4 substratı) ortalama Cmaks ve EAA değerlerini sırasıyla 2- ve 3.5 kat arttırmaktadır ve bu durum CYP3A4'ün imatinib tarafından inhibe edildiğini göstermektedir. Bu nedenle GLIVEC, dar bir terapötik pencereye sahip CYP3A4 substratlarıyla (öm. siklosporin, pimozid, takrolimus, sirolimus, ergotamin, diergotamin, fentanil, alfentanil, terfenadin, bortezomib, dosetaksel, kinidin) birlikte uygulandığında dikkatli olunmalıdır. GLIVEC, diğer CYP3A tarafından metabolize edilen ilaçların da plazma konsantrasyonunu arttırabilir (öm. triazolo-benzodiazepinler, dihidropiridin kalsiyum kanal blokörleri, bazı HMG-KoA redüktaz inhibitörleri, öm. statinler, vs.).İmatinib, aynı zamanda in vitro olarak CYP2C9 ve CYP2C19 aktivitesini de inhibe etmektedir. Warfarin ile eşzamanlı uygulama sırasında protrombin zamam (PZ) uzaması gözlenmiştir. Kumarinler verildiğinde GLIVEC tedavisinin başında ve sonunda ve dozaj değiştirildiğinde kısa vadeli PZ takibi gereklidir. Alternatif olarak, düşük moleküler ağırlıklı heparin düşünülmelidir.
In vitro olarak GLIVEC, CYP3A4 aktivitesini etkileyen konsantrasyonların benzeri konsantrasyonlarda sitokrom P450 izoenzimlerinden CYP2D6 aktivitesini de inhibe etmektedir. Günde iki kez 400 mg dozda uygulanan imatinibin CYP2D6-aracılı metoprolol metabolizması üzerinde zayıf bir inhibitör etkisi vardır; metoprolol Cmaks ve EAA değerleri yaklaşık %23 kadar artar. Metoprolol gibi CYP2D6 substratlannın imatinib ile birlikte uygulanması, ilaç-ilaç etkileşimi açısından bir risk faktörü olarak görünmemektedir ve doz ayarlaması gerekli olmayabilir.
GLIVEC
in vitroin vivo
koşullarda, 400 mg GLIVEC ve 1000 mg parasetamol uygulamasının ardından görülmemiştir. Daha yüksek GLIVEC ve parasetamol dozları çalışılmamıştır. Bu nedenle yüksek dozda GLIVEC ve parasetamol eşzamanlı uygulanırken dikkatli olunmalıdır.Tüm Ph+ ALL hastalarında kemoterapiyle eşzamanlı olarak GLIVEC uygulanmasıyla ilgili klinik deneyim vardır (bkz Bölüm 5.1 Farmakodinamik özellikler), ancak imatinib ve kemoterapi rejimleri arasındaki ilaç-ilaç etkileşimleri iyi tanımlanmamıştır. İmatinibin advers etkileri, örn. hepatotoksisite, miyelosupresyon ya da diğerleri artış gösterebilir ve L-asparaginaz ile eşzamanlı kullanımın hepatatoksite artışıyla ilişkili olabileceği bildirilmiştir (bkz. Bölüm 4.8 İstenmeyen etkiler). Bu nedenle, GLIVEC'in kombinasyonda kullanımı Özel dikkat gerektirmektedir.
4.6. Gebelik ve Iaktasyon
Genel tavsiye
Gebelik kategorisi D'dir.Çocuk doğurma potansiyeli bulunan kadınlar / Doğum kontrolü (Kontrasepsiyon)
Çocuk doğurma potansiyeline bulunan kadınlara tedavi sırasında etkili bir kontrasepsiyon uygulamaları Önerilmelidir. Yüksek düzeyde etkili kontrasepsiyon, düzenli ve doğru bir şekilde kullanıldığında düşük bir başarısızlık oranına yol açan (yani, yıl başına %1'den düşük) bir doğum kontrol yöntemidir.Gebelik dönemi
Hayvanlar üzerinde yapılan araştırmalar üreme toksisitesinin bulunduğunu göstermiştir (bkz. 5.3 Klinik öncesi güvenlilik verileri). İmatinibin gebe kadınlarda kullanımına ilişkin klinik çalışmalar mevcut değildir. GLIVEC alan kadınlarda spontan düşükler ve bebekte konjenital anomalilerle ilgili pazarlama sonrası raporlar mevcuttur. GLIVEC, beklenen fayda potansiyel riske ağır basmadığı sürece gebelik sırasında kullanılmamalıdır. Gebelik sırasında kullanılması durumunda, hastaya fotüs üzerindeki potansiyel riskleri hakkında bilgi verilmelidir.Laktasyon dönemi
Hem imatinib, hem de aktif metaboliti anne sütüne geçebilir. Süt/plazma oranı imatinib için 0.5, metaboliti için ise 0.9 olarak saptanmıştır; bu da metabolitin süte daha büyük oranda geçtiğini düşündürmektedir. İmatinib ve metabolitinin toplam konsantrasyonu ve bebeklerin maksimum günlük süt alımı düşünüldüğünde, toplam maruziyetin düşük olması beklenir (bir terapötik dozun ~%10'u). Bununla birlikte, bebeğin imatinibe düşük dozlarda maruz kalmasının etkileri bilinmediğinden, GLIVEC kullanan anneler bebeklerini emzirmemelidir.Üreme yeteneği/Fertilite
GLIVEC alan erkek hastalar ve ilacın erkek fertilitesi ve spermatogenezi üzerindeki etkileri ile ilgili insan çalışmaları yapılmamıştır. GLIVEC tedavisi gören ve fertilite konusunda endişe duyan erkek hastalar hekimlerine danışmalıdır (bkz. bölüm 5.3. Klinik öncesi güvenlilik verileri).4.7. Araç ve makina kullanmaya etkisi
GLIVEC alan hastalarda motorlu araç kazaları bildirilmiştir. Bu raporların büyük kısmında sebebin GLIVEC olduğundan şüphelenilmemiş olsa da, hastalara imatinib ile tedavi sırasında baş dönmesi, somnolans ya da bulanık görme gibi istenmeyen etkiler yaşayabilecekleri bildirilmelidir. Bu nedenle, araba ya da araç kullanırken dikkatli olunması önerilmelidir.4.8. İstenmeyen etkiler
Güvenlilik profilinin özetiİnsanlardaki klinik kullanımda GLIVEC'in genel güvenlilik profili, 12 yıldan fazla bir dönemi kapsayan GLIVEC deneyimiyle iyi bir şekilde karakterize edilmiştir. Klinik geliştirme sırasında hastaların büyük kısmı bir zaman noktasında advers olay yaşamıştır. En sık bildirilen ADR'ler (>%10) nötropeni, trombositopeni, anemi, baş ağrısı, dispepsi, ödem, kilo artışı, mide bulantısı, kusma, kas krampları, iskelet-kas ağrısı, ishal, deri döküntüsü, yorgunluk ve abdominal ağrı olmuştur. Olaylar hafif ila orta derecededir ve hastaların yalnızca %2 ila 5'i ilaçla bağlantılı bir olay nedeniyle tedaviyi kalıcı olarak bırakmıştır.
Ph+ lösemiler ve solid tümörler arasında güvenlilik profili açısından farklılıklar, Ph+ lösemilerde daha yüksek bir insidans ve şiddette miyelosupresyon ve GIST hastalarında GI ve intra-tümöral kanamalardır ve bunlar büyük olasılıkla hastalıkla bağlantılı faktörlerden kaynaklanmaktadır. Miyelosüpresyon, GI advers olaylar, ödem ve deri döküntüleri bu iki hasta popülasyonunda yaygındır. Gastrointestinal obstrüksiyon, perforasyon ve ülserasyon gibi diğer GI durumlar daha fazla endikasyona spesifik gibi görünmektedir. GLIVEC'e maruziyetten sonra gözlenmiş ve nedensel olarak bağlantılı olabilecek diğer belirgin advers olaylar hepatotoksisite, akut böbrek yetmezliği, hipofosfatemi, şiddetli respiratuar advers reaksiyonlar, tümör lizis sendromu ve çocuklarda büyüme geriliğini kapsamaktadır.
Olayların şiddetine bağlı olarak doz ayarlaması gerekli olabilir. Çok az sayıda vakada advers reaksiyonlara bağlı olarak ilacın bırakılması gerekecektir.
Advers reaksiyonlar en sık görülen en önce olmak üzere ve şu sınıflandırma uygulanarak sıklıklarına göre sıralanmıştır: Çok yaygın (> 1/10); yaygın (> 1/100, <1/10); yaygın olmayan(> 1/1000, <1/100); seyrek (> 1/10,000, <1/1000); çok seyrek (< 1/10,000), izole raporlar dahil. Aşağıda bildirilen advers reaksiyonlar ve sıklıkları, KML ve GIST için yürütülen çalışmalara dayanmaktadır.
KML ve GIST çalışmalarında gözlenen advers reaksiyonlar Enfeksiyonlar ve enfestasyonlar
Yaygın olmayan: Herpes zoster, herpes simplex, nazofarenjit, pnömoni1, sinüzit, selülit, üst solunum yolu enfeksiyonu, influenza, idrar yolu enfeksiyonu, gastroenteritis, sepsis Seyrek: Fungal enfeksiyonKan ve lenf sistemi hastalıkları
Çok yaygın: Nötropeni, trombositopeni, anemi Yaygın: Pansitopeni, febril nötropeniYaygın olmayan :Trombositemi, lenfopeni, kemik iliği depresyonu, eozinofili,
lenfadenopati
Seyrek: Hemolitik anemi
Metabolizma ve beslenme bozuklukları
Yaygın: AnoreksiYaygın olmayan: Hipokalemi, iştah artışı, hipofosfatemi, iştah azalması, dchidrasyon. gut, hiperürikemi, hiperkalsemi, hiperglisemi, hiponatremi Seyrek: Hiperkalemi, hipomagnezemi
Psikiyatrik hastalıklar
Yaygın; UykusuzlukYaygın olmayan: Depresyon, libido azalması, anksiyete Seyrek: Konfuzyon
Sinir sistemi hastalıkları
Çok yaygın: Baş ağrısı2Yaygın: Göz kararması, parestezi, tat duyusu bozuklukları, hipoestezi Yaygın olmayan: Migren, somnolans, senkop, periferik nöropati, bellek bozukluğu, siyatik, huzursuz ayak sendromu, tremor, beyin kanaması Seyrek: Kafa-içi basıncının artması, konvülziyon, optik nörit
Göz hastahkları
Yaygın: Göz kapağı ödemi, lakrimasyon artışı, konjunktiva kanaması, konjunktivit, göz kuruması, bulanık görmeYaygın olmayan: Göz tahrişi, göz ağrısı, orbita ödemi, sklera kanaması, retina kanaması,
blefarit, maküla ödemi
Seyrek: Katarakt, glokom, papilödem
Kulak ve iç kulak hastalıkları
Yaygın olmayan: Vertigo, kulak çınlaması, işitme kaybıKardiyak hastalıklar
Yaygın olmayan: Palpitasyonlar, taşikardi, konjestif kalp yetmezliği3, pulmoner ödem Seyrek: Aritmi, atriyal fibrilasyon, kardiyak arest, miyokard enfarktüsü, angina pektoris, perikardiyal efüzyonVasküler hastalıklar4
Yaygın: Al basması, kanamaYaygın olmayan: Hipertansiyon, hematom, subdural hematom, periferik soğukluk, hipotansiyon, Raynaud fenomeni
Solunum, göğüs bozuklukları ve mediastinal hastalıklar
Yaygın: Dispne, burun kanaması, öksürükYaygın olmayan: Plevra e füzyonu5, faringolaringeal ağrı, farenjit
Seyrek: Plevra ağrısı, pulmoner fıbroz, pulmoner hipertansiyon, pulmoner kanama
Gastrointestinal hastalıklar
Çok yaygın: Bulantı, ishal, kusma, dispepsi, kann ağrısı6Yaygın: Aşın miktarda barsak gazlan, kannda gerilme, gastro-özofageal reflü, kabızlık, ağız kuruması, gastrit
Yaygın olmayan: Stomatit, ağız ülserasyonu, gastrointestinal kanama7, geğirme, melena, özofajit, asit, gastrik ülseri, kan kusma, dudak iltihabı, disfaji, pankreatit Seyrek: Kolit, ileus, enflamatuar barsak hastalığı
Hepato-bilier hastalıklar
Yaygın: Karaciğer enzimlerinde artışYaygın olmayan: Hiperbilirübinemi, hepatit, sanlık
Seyrek: Karaciğer yetmezliği9, hepatik nekroz9
Deri ve deri altı doku hastalıkları
Çok yaygın: Periorbital ödem, dermatit/egzama/deri döküntüsüYaygın: Kaşıntı, yüz ödemi, deride kuruma, eritem, alopesi, gece terlemeleri, ışığa duyarlılık reaksiyonu
Yaygm olmayan: Püstüler döküntü, kontüzyon, terlemede artış, ürtiker, ekimoz, çürük eğiliminde artış, hipotrikoz, deride hipopigmentasyon, eksfoliyatif dermatit, tırnak kınlması, folikülit, peteşiler, psoriazis, purpura, deride hiperpigmentasyon, büllöz erupsiyonlar
Seyrek: Akut febriİ nötrofilik dermatoz (Sweet's hastalığı), tırnakta renk kaybı, anjiyonörotik ödem, veziküler döküntü, eritem multiform, lökositoklastik vaskülit, Stevens-Johnson sendromu, akut jeneralize ekzantematöz püstülozis (AGEP)
Kas-iskelet bozukluklar, bağ doku ve kemik hastalıkları
Çok yaygın: Kas spazmları ve krampları, miyalji, artralji, kemik ağrısı8 da dahil olmaküzere kas-iskelet ağrıları
Yaygm: Eklemlerde şişme
Yaygm olmayan: Kaslarda ve eklemlerde sertlik
Seyrek: Kas zayıflığı, artrit
Böbrek ve idrar hastalıkları
Yaygın olmayan: Böbrek ağrısı, hematüri, akut böbrek yetmezliği, sık sık idrar yapmakÜreme sistemi ve meme hastalıkları
Yaygm olmayan: Jinekomasti, erektil disfonksiyon, menoraji, düzensiz menstrüasyon, cinsel disfonksiyon, meme başında ağrı, memelerde büyüme, skrotum ödemiGenel bozukluklar ve uygulama bölgesine ilişkin hastalıklar
Çok yaygm: Sıvı retansiyonu ve ödem, yorgunlukYaygm: Güçsüzlük, pireksi, anazarka, titreme nöbetleri, kaslarda sertlikler Yaygm olmayan: Göğüs ağrısı, huzursuzluk
Laboratuvar bulguları
Çok yaygm: Kilo artışı Yaygın: Kilo azalmasıYaygın olmayan: Kanda kreatinin düzeyinin yükselmesi, kandaki kreatin fosfokinaz düzeyinin yükselmesi, kandaki laktat dehidrojenaz düzeyinin yükselmesi, kanda alkalin fosfataz düzeyinin yükselmesi Seyrek: Kanda amilaz düzeyinin yükselmesi
1 Transforme KML hastalarında ve GIST hastalarında en sık bildirilen pnömoni olmuştur
2 GIST hastalarında en sık görülen baş ağrısı.
3 Bir hasta yılı esasında, konjestif kalp yetmezliği de dahil olmak üzere kardiyak olaylar transforme KML hastalarında kronik KML hastalarından daha sık gözlemlenmiştir.
4 GIST hastalarında en sık görülen kızarma olmuştur; GIST ve transforme KML (KML-AF ve KML-BK) hastalarında en sık görülen ise kanamadır (hematom, hemoraji).
5 En sık GIST hastalarında bildirilen plevra efüzyonu, transforme KML (KML- AF ve KML- BK) hastalarında kronik KML hastalarından daha yaygın olmuştur.
6/7 Abdominal ağrı ve gastrointestinal kanama en sık GIST hastalarında görülmüştür .
8 KML hastalarında kas iskelet ağrısı ve ilişkili olaylar GIST hastalarından çok daha sık gözlemlenmiştir.
9 Bazı ölümcül hepatik yetmezlik ve hepatik nekroz vakaları bildirilmiştir.
GLIVEC ile yapılan ilave klinik çalışmalardan ve pazarlama sonrası deneyimden aşağıdaki reaksiyon türleri bildirilmiştir. Bunlar arasında, genişletilmiş erişim programlarından ve daha küçük veya devam etmekte olan klinik çalışmalardan bildirilen ciddi istenmeyen olayların yanı sıra kendiliğinden bildirilen vaka raporları da yer almaktadır. Bu reaksiyonların büyüklüğü bilinmeyen bir popülasyondan bildirilmesi nedeniyle, sıklıklarının güvenilir bir biçimde belirlenmesi veya imatinibe maruz kalma ile nedensel bir ilişkinin kesinleştirilmesi her zaman mümkün olmamaktadır.
Pazarlama sonrası raporlarda bildirilen istenmeyen reaksiyonlar
(Kist ve polipler de dahil olmak üzere) iyi huylu ve kötü huylu neoplazmalar
Seyrek: Tümör lizis sendromuSinir sistemi hastalıkları
Yaygın olmayan: Serebral ödemGöz hastalıkları
Seyrek: Vitröz kanamaKardiyak hastalıklar
Seyrek: Perikardit, kalp tamponadıVasküler hastalıklar
Yaygın olmayan: Tromboz/emboli Çok seyrek: Anafılaktik şokSolunum, göğüs bozuklukları ve mediastinal hastalıklar
Yaygın olmayan: Akut respiratuvar yetmezlik1, interstisyal akciğer hastalığıGastrointestinal hastalıklar
Yaygm olmayan: İleus/intestinal obstrüksiyon, tümör kanaması/tümör nekrozu, gastrointestinal perforasyon 2 Seyrek: DivertikülitDeri ve deri altı doku hastalıkları
Yaygm olmayan: Palmar-plantar eritrodisestezi sendromu (el-ayak sendromu)Seyrek : Liken keratoz, liken planuz Çok seyrek: Toksik epidermal nekroliz
Kas-iskelet bozukluklar, bağ doku ve kemik hastalıkları
Seyrek: Avasküler nekroz/kalça osteonekrozu, rabdomiyoliz/miyopati Bilinmeyen: Çocuklarda büyüme geriliğiÜreme sistemi hastalıkları:
Çok seyrek: Hemorajik korpus luteum, hemorajik över kisti1 İleri evrede hastalığı, ağır enfeksiyonları, şiddetli nötropenisi ve diğer ciddi eşlik eden rahatsızlıkları olan hastalarda fatal vakalar bildirilmiştir
2 Bazı ölümcül gastrointestinal perforasyon vakaları bildirilmiştir
Seçilmiş advers ilaç reaksiyonlarıyla ilgili açıklamalar
Miyelosüpresyon:Miyelosüpresyon GLIVEC'le tedavi edilmiş kanser hastalarında çok yaygındır. Miyelosüpresyon, trombositopeni, nötropeni ve anemi en sık bildirilen 3. ve 4. derece laboratuar anormallikleridir. Genel olarak KML hastalarında GLIVEC'le yaşanan miyelosüpresyon genellikle geri dönüşümlüdür ve hastaların büyük kısmında doz kesintisine ya da doz azaltımına neden olmamıştır. Birkaç hastada ilacın bırakılması gerekmiştir. Aynı zamanda pansitopeni, lenfopeni ve kemik iliği depresyonu gibi başka olaylar da bildirilmiştir.
Hematolojik supresyon yüksek dozlarda en fazladır ve KML hastalığının evresiyle bağlantılı gibi görünmektedir; 3. ya da 4. derece nötropeni ve trombositopeni, KF KML'de yeni tanısı konmuş hastalarla karşılaştırıldığında (sırasıyla %16.7 ve %8.9) blast ve akselere fazda (sırasıyla %44 ve %63) 4 ila 6 kat daha yüksektir. Bu olaylar dozun azaltılması ya da GLIVEC tedavisine ara verilmesi yoluyla tedavi edilebilir; fakat nadiren tedavinin bırakılmasını gerektirir. Hematolojik toksisitelerin insidansı, Ph+ lösemileri olan hastalarla karşılaştırıldığında solid tümörleri (yani, GIST) olan hastalarda daha düşüktür; 3/4. Derece nötropeni ve trombositopeni oranı sırasıyla yaklaşık %10 ve %1'dir.
Kanama:
SSS ve GI kanamalar, başlangıçta bozulmuş kemik iliği fonksiyonu olan KML hastalarında seyrek değildir. Kanamalar, lösemik hastalardan oluşan, akut hastalık durumuna sahip bir popülasyonda hastalık komplikasyonlarının iyi bilinen bir parçasıdır ve trombositopeniden ve daha seyrek olarak trombosit disfonksiyonundan kaynaklanabilir. Diğer yandan imatinible tedavi sırasında SSS ve GI kanamaları deneyimleyen tüm hastalar trombositopenik değildir.
Klinik açıdan anlamlı kanamanın en yaygın belirtisi GI kanamadır; en fazla ilerlemiş KML hastalarında ve metastatik GIST hastalarında meydana gelmektedir; bu gibi durumlarda kanama, tümör hemorajisi/tümör nekrozundan kaynaklanan tümör kanaması nedeniyle altta yatan hastalığın bir parçası olarak meydana gelebilir. Birinci basamak KML ve adjuvan GIST durumunda gözlenmiş GI kanama sıklıkları genellikle en düşük düzeydedir.
Ödem ve sıvı tutulumu:
Ödem imatinibin en yaygın toksisitesidir ve tüm endikasyonlarda hastaların %50' sinden fazlasında ortaya çıkmaktadır. Ödem dozla bağlantılıdır ve görünüşe göre ortaya çıkışı ve plazma düzeyleri arasında bir korelasyon bulunmaktadır. En yaygın belirti periorbital ödemdir ve alt uzuv ödemine göre biraz daha seyrektir. Genellikle spesifik bir tedavi gerekli değildir. Diğer sıvı tutulumu olayları daha seyrek olarak meydana gelir, fakat anatomik yerin konumu nedeniyle ciddi olabilir. En sık görülen sıvı tutulumu olayı plevral efüzyondur ve en fazla ilerlemiş KML'de ve metastatik GIST hastalarında gözlenmektedir. Kalp yetmezliğinin sıklığı ödem ve sıvı tutulumu olan hastalarda genellikle düşüktür. Diğer gruplara kıyasla ileri evre KML'de daha yüksek olduğu bulunmuştur. Bu durum ileri evre KML hastalarının daha kötü olan tıbbi durumu ile açıklanabilir. Aynı eğilim, ödem ve sıvı tutulumu olan hastalarda böbrek yetmezliği için de gözlenmiştir.
Yeni tanısı konmuş KML hastalan üzerinde yapılan bir klinik çalışmada, konjestif kalp yetmezliğine işaret eden olaylann sıklığı imatinib grubunda %1.5 ve IFN-alfa grubunda %1.1 olarak belirlenmiştir. Sıklık, transforme KML (akselere faz ya da blast fazı), daha yüksek yaş ya da başlangıç hemoglobin düzeyi 8 g/dL'den düşük olan hastalarda belirgin şekilde daha yüksek olmuştur. Tüm endikasyonlarda, KML hastalannda GIST hastalanna göre Konjestif Kalp Hastalığı (KKH) olaylarının sıklığının daha yüksek olması, bu hastalıkla bağlantılı risk faktörlerinin bazılanndaki farklılıklara işaret ediyor olabilir. Aynca, rezeke edilemeyen ya da metastatik GIST'i olan 942 hasta üzerinde gerçekleştirilen EORTC çalışması içindeki kardiyak olaylarla ilgili kısa zaman önce yayınlanmış özel bir güvenlilik analizinde, imatinibin GIST hastalarında sol ventriküler yetmezliği indüklemediği sonucuna vanlmıştır; burada gözlenmiş olan oran yaklaşık %0.2'dir; diğer yandan daha önce kalp hastalığı bulunan popülasyonda oran %2'ye kadar çıkabilmektedir.
Deri döküntüleri ve şiddetli kutanöz advers reaksiyonlar:
Tedavi devam ettirilmesine rağmen azalabilen genel eritematöz, makulopapüler, pruritik deri döküntüsü bildirilmiştir. Bazı hastalarda eşlik eden deri döküntüsü olmaksızın prurit görülebilmektedir ve kimi zaman bir eksfolyatif bileşen bulunmaktadır. Tüm hastalarda olmasa da bazı hastalarda yeniden maruziyet deri döküntüsünün yeniden ortaya çıkmasıyla sonuçlanmıştır. Bu erüpsiyonlar genel olarak antihistaminlere ve topikal steroidlere yanıt vermektedir. Nadiren sistemik steroidler gerekli olmaktadır.
Tüm endikasyonlarda imatinible tedavi edilmiş hastaların üçte bire kadar olan kısmında deri döküntüleri gözlenmiştir. Bunlar genellikle pruritiktir ve büyük oranda ön kolda, gövdede ya da yüzde eritematöz, makulopapüler lezyonlar olarak ortaya çıkmaktadır. Deri biyopsileri, karışık bir hücresel infıltratla toksik ilaç reaksiyonunu ortaya çıkarmıştır. Deri döküntülerinin büyük kısmı hafif şiddette ve kendi kendini sınırlayıcı olsa da, daha şiddetli vakalar tedavinin kesilmesini ya da bırakılmasını gerektirebilir. Şaşırtıcı olmayan bir şekilde deri reaksiyonları adjuvan GIST çalışmasında plaseboya göre daha yüksek bir oranda gözlenmiştir.
Hepatotoksisite:
Nadiren şiddetli olan hepatotoksisite meydana gelebilir ve preklinik ve klinik olarak gözlenmiştir. LFT anormallikleri genellikle transaminazlarda hafif yükselmelerden oluşmaktadır; diğer yandan, hastalann küçük bir kısmında bilirubin düzeyleri de yükselmiştir. Ortaya çıkış süresi genellikle tedavinin ilk iki ayı içindedir; fakat tedavi başlatıldıktan sonraki 6. ila 12 aylar arası gibi geç dönemlerde de görülebilmektedir. Düzeyler, tedaviye 1 ila 4 hafta ara verildikten sonra normal değerlere dönmektedir.
Hipofosfatemi:
Tüm endikasyonlarda nispeten yaygın bir şekilde düşük serum fosfatı ve hipofosfatemi (3/4. dereceye kadar) gözlenmiştir; diğer yandan, bu bulgunun kökeni ve klinik önemi henüz belirlenmemiştir. İmatinibin insan monositlerinin osteoklastlara farklılaşmasını inhibe ettiği gösterilmiştir. Bu azalmaya, bu hücrelerin resorptif kapasitelerindeki düşüş de eşlik etmiştir. İmatinib varlığında osteoklastlarda doza bağlı RANK-L azalması gözlenmiştir. Osteoklastik aktivitenin sürekli inhibisyonu, artmış PTH düzeyleriyle sonuçlanan düzenleyici yanıtın engellenmesine neden olabilir. Preklinik bulguların klinik önemi henüz açık değildir ve kemik kırıklan gibi iskelete bağlı advers olaylarla ilişki gösterilmemiştir.
Klinik geliştirme programında serum fosfatı tüm çalışmalarda rutin bir şekilde ölçülmemiştir. Her ne kadar başta hipofosfateminin doza bağlı olabileceği düşünülmüş olsa da, yeni tanısı konmuş KML hastalannda güvenlilik sonlanım noktalarının doza bağlılığını araştırmak üzere tasarlanmış Faz III TOPS çalışmasından elde edilen 24 aylık yorumlanabilir bulgular, 400 mg ya da 800 mg alan hastalann %19.1'e karşılık %15.5'inde ve %5.1'e karşılık %0.9'unda 3/4. derece azalmış serum fosfatı ya da serum kalsiyumu gözlendiği gösterilmiştir.
Gastrointestinal obstrüksiyon, perforasyon ya da ülserasyon:
Şiddetli vakalarda imatinibin neden olduğu lokal tahrişi temsil edebilen GI ülserasyon, tüm endikasyonlarda hastaların küçük bir kısmında gözlenmiştir. Tümör kanaması/tümör nekrozu, obstrüksiyon ve GI perforasyon hastalıkla bağlantılı gibi görünmektedir ve yalnızca ya da daha sık olarak GIST hastalannda meydana gelmiştir, Metastatik GIST durumunda tümör nekrozu tümör yanıtı bağlamında meydana gelebilir ve nadiren perforasyona yol açar. GI obstrüksiyon/ileus en sık GIST popülasyonunda meydana gelmiştir ve burada sebebi metastatik GIST kaynaklı tümör obstrüksiyonu olabilir; adjuvan durumda ise sebep daha önceki GI ameliyat nedeniyle oluşan adezyonlar olabilir.
Tümör lizis sendromu:
Tümör lizis sendromu ve GLIVEC tedavisi arasında nedensel bir ilişki olası görünmektedir; diğer yandan bazı vakalarda eşzamanlı ilaçlar ve diğer bağımsız riskler kanşıklık yaratmaktadır (bkz. bölüm 6 Uyanlar ve önlemler).
Çocuklarda büyüme geriliği:
GLIVEC, özellikle pre-pubertal dönemde olanlar olmak üzere çocuklann boylannı etkilemektedir. Çocuklarda büyüme geriliği ve GLIVEC tedavisi arasındaki nedensel ilişki olasılık dışı bırakılamaz; diğer yandan KML'de bazı büyüme geriliği vakalan için sınırlı bilgi bulunmaktadır (bkz. bölüm 4.4. Özel kullanım uyarılan ve önlemleri).
Şiddetli respiratuar advers ilaç reaksiyonu:
GLIVEC tedavisiyle kimi zaman ölümcül olan, akut respiratuar yetmezlik, pulmoner hipertansiyon, interstisyal akciğer hastalığı ve pulmoner fıbroz gibi şiddetli respiratuar olaylar gözlenmiştir. Vakalann çoğunda, şiddetli respiratuar olaylarla ilişkili olabilecek, daha önce mevcut kardiyak ya da pulmoner durumlar bildirilmiştir.
Laboratuvar testi anormallikleri Hematoloji
KML'de başta nötropeni ve trombositopeni olmak üzere sitopeniler tüm çalışmalann devamlı bir bulgusu olmuş, >750 mg gibi daha yüksek dozlarda daha sık oldukları düşünülmüştür (faz I çalışma). Bununla birlikte, sitopenilerin ortaya çıkışı, aynı zamanda açıkça hastalığın evresine de bağlı olmuştur. Sitopeniler, yeni tanı konulan KML vakalarında, diğer vakalara kıyasla daha seyrektir. Evre 3 veya 4 nötropenilerin (ANC <1.0xl09/L) ve trombositopenilerin (trombosit sayısı <50x109/L) blast krizindeki ve hızlanmış fazdaki sıklığı, yeni tanı konulan kronik faz KML vakalanndakinin 4-6 katıdır. Yeni tanı kronik faz KML vakalannda%%
8.9 trombositopeni görülürken, bu oranlar hızlanmış ve blastik fazda sırasıyla, % 59-64 ve % 44-63 olarak bildirilmiştir. Yeni tanı konulmuş olan kronik faz KML vakalarında evre 4 nötropeni (ANC <0.5x109/L) ve trombositopeni (trombosit sayısı <10xl09/L), sırasıyla yalnızca % 3.6 ve <%1 oranında görülmüştür. Nötropenik ve trombositopenik periyotların ortalama süresi genellikle sırasıyla 2 ve 3. haftalar arasında ve 3 ve 4. haftalar arasında yer almıştır. Bu olaylar, genellikle GLIVEC ile tedavinin dozu azaltılarak ya da tedavi kesilerek kontrol edilebilir, ancak bazı nadir vakalarda kalıcı olarak tedavinin bırakılmasına neden olabilir . Pediyatrik KML hastalarında en sık gözlenen toksisiteler; nötropeni, trombositopeni ve anemi dahil olmak üzere 3 ya da 4. derece sitopeniler olmuştur. Bunlar genellikle ilk birkaç ay içerisinde gerçekleşmektedir.Rezeke edilemeyen ya da metastatik malign GIST (çalışma B2222) bulunan hastalarda, sırasıyla hastaların % 5.4 ve % 0.7'sinde evre 3 ve 4 anemi bildirilmiştir ve bu durum en azından bazı hastalarda gastrointestinal ya da intra-tümöral kanamayla ilişkili olabilir. Sırasıyla hastaların % 7.5 ve %2.7'sinde evre 3 ve 4 nötropeni ve hastaların % 0.7'sinde evre 3 trombositopeni görülmüştür. Hiçbir hastada evre 4 trombositopeni görülmemiştir. Özellikle tedavinin ilk 6 haftasında beyaz kan hücresi ve nötrofil sayılarında azalmalar ortaya çıkmış, bu değerler daha sonra nispeten sabit kalmıştır.
Biyokimya
KML hastalarında transaminazlarda (< % 5) ya da bilirubinde (< %1) ciddi artışlar nadir olmuştur (hastaların <%
3'ü ) ve genellikle doz azaltılarak ya da kesilerek (bu epizodlann ortalama süresi yaklaşık 1 hafta olmuştur) kontrol altına alınmıştır. KML hastaların % Tinden azında karaciğer laboratuar anormallikleri nedeniyle tedavi sürekli olarak kesilmiştir. GIST hastalannın(çalışma B2222) %6.8'inde 3. veya 4. derece SGPT (serum glutamik piruvik transferaz); %4.8'inde 3. veya 4. derece SGOT (serum glutamik oksaloasetik transferaz) yükselmeleri kaydedilmiş; bilirübin düzeyi yükselen hastaların oranı, %3'ün altında kalmıştır.Bazıları ölümcül olabilen sitolitik ve kolestatik hepatit ve karaciğer yetmezliği vakaları mevcuttur.
4.9. Doz aşımı
Terapötik dozlardan daha yüksek dozlarla deneyim sınırlıdır. GLIVEC doz aşımı ile ilgili bireysel vakalar spontan olarak ve literatürde bildirilmiştir. Genellikle, bu vakalarda bildirilen sonuçlar düzelme ya da iyileşme şeklinde olmuştur. Doz aşımı halinde, hasta gözlem altında tutulmalı ve uygun semptomatik tedavi uygulanmalıdır.Farklı doz aralıklarında bildirilen olaylar aşağıda verilmiştir:
Erişkinlerde doz aşımı:
1,200 ila 1,600 mg (1 ila 10 gün arasında değişen sürelerle): Bulantı, kusma, diyare, döküntü, er i tem, ödem, şişme, yorgunluk, kas spazmları, trombositopeni, pansitopeni, karın ağrısı, baş ağrısı, iştahta azalma. 1,800 ila 3,200 mg (6 gün boyunca günde 3,200 mg'a kadar dozlar): Güçsüzlük, miyalji, CPK düzeyinde yükselme, bilirübin düzeyinde yükselme, gastrointestinal ağn. 6,400 mg (tek doz): Literatürde yer alan bir vakada, bulantı, kusma, karın ağrısı, pireksi, yüzde şişme, nötrofil sayısında azalma, transaminaz düzeylerinde yükselme görülen bir hasta bildirilmiştir.
8 ila 10 g (tek doz): Kusma ve gastrointestinal ağn bildirilmiştir.
Pediyatrik doz aşımı:
400 mg'lık tek doza maruz kalan 3 yaşındaki bir erkek çocukta kusma, diyare ve anoreksi; 980 mg'lık tek doza maruz kalan 3 yaşındaki diğer bir erkek çocukta ise lökosit sayısında azalma ve diyare görülmüştür.
5. Farmakolojik özellikler
5.1. Farmakodinamik özellikler
Farmakoterapötik grup: protein-tirozin kinaz inhibitörü, ATC kodu: L01XE01 Etki mekanizması:İmatinib küçük bir molekül yapısına sahip bir protein-tirozin kinaz inhibitörüdür; Bcr-Abl tirozin kinaz (TK) aktivitesini v birçok reseptör TK'yı kuvvetli bir şekilde inhibe etmektedir: Kit, c-Kit proto-onkogen tarafından kodlanan kök hücre faktörü (SCF) reseptörü, diskoidin domen reseptörleri (DDR1 ve DDR2), koloni uyarıcı faktör reseptörü (CSF-1R), trombosıt kökenli büyüme faktörü reseptörleri alfa ve beta (PDGFR-alfa ve PDGFR-beta). İmatinib aynı zamanda bu reseptör kinazlann aktivasyonunun aracılık ettiği hücresel olayları da inhibe edebilmektedir.
İmatinib, in vitro, hücresel ve in vivo düzeylerde kırılma noktalarının yoğunlaştığı bölge-Abelson (Bcr-Abl) tirozin kinazı güçlü bir şekilde inhibe eden bir protein-tirozin kinaz inhibitörüdür. Bileşik, Bcr-Abl pozitif hücre dizilerinde, Philadelphia kromozom pozitif Kronik Miyeloid Lösemi (KML) ve Akut Lenfoblastik Lösemili (ALL) hastalarının yeni lösemi hücrelerinde selektif olarak proliferasyonu inhibe etmekte ve apopitozisi uyarmaktadır. Ex vivo periferik kan ve kemik iliği örneklerinin kullanıldığı koloni transformasyon tahlillerinde, imatinib KML hastalarındaki Bcr-Abl pozitif kolonilerde selektif inhibisyon göstermektedir.
Bileşik
in vivo
olarak, Bcr-Abl pozitif tümör hücreleri kullanılan hayvan modellerinde tek ajan olarak anti-tümör aktivite gösterir.İmatinib, aynı zamanda trombosit türevi büyüme faktörü (Platelet derived growth factor -PDGF) ve kök hücre faktörü (Stem celi factor - SCF), c-Kit için reseptör tirozin kinazlann bir inhibitörüdür ve PDGF- ve SCF- tarafından yönlendirilen hücresel olayları inhibe eder. In vitro olarak, imatinib, aktive edici bir kit mutasyonunu ekspres eden gastrointestinal stromal tümör (GIST) hücrelerinde proliferasyonu inhibe eder ve apopitozu uyarır. MDS/MPD, DFSP ve HES patogenezinde; PDGF reseptör veya Abl protein kinazlann, farklı ortak proteinlerin birleşimi sonucu sürekli olarak aktif duruma geçmesinin veya sürekli PDGF üretiminin rol oynadığı düşünülmektedir. Aynca, c-Kit ya da PDGFR'nin konstitütif aktivasyonu SM'nin patojenezinde rol oynayan muhtemel nedendir. İmatinib, düzensizleşen PDGFR veya Abl kinaz aktivitesinin neden olduğu sinyalizasyonu ve hücre proliferasyonunu inhibe eder.
Kronik Miyeloid Lösemide Klinik Çalışmalar
GLIVEC'in etkinliği, bir bütün olarak elde edilen hematolojik ve sitogenetik yanıt oranlanın ve hastalıksız sağkalım süresini temel alır.Bütün klinik çalışmalarda hastalann %38-40'mın en az 60, %10-12'sinin en az 70 yaşında olduğu bildirilmiştir.
Kronik fazyeni tanı konulmuş
: Bu faz III çalışmasında, GLIVEC monoterapisi, interferon-alfa (IFN) + sitarabin (ARA-C) kombinasyonuyla karşılaştınlmıştır.Kullanılan tedaviye yanıt vermeyen hastaların, kullandıkları tedaviyi bırakarak diğer tedaviyi kullanmalarına izin verilmiştir. GLIVEC grubundaki hastalarda günde 400 miligramlık doz kullanılmıştır. IFN grubundaki hastalar, hedef alman günlük subkütan IFN dozu 5 MIU/m2 + her aym 10 günü, günde 20 mg/m2 Ara-C kombinasyonu kullanmıştır.
16 ülkedeki 177 çalışma merkezinden toplam 1106 (her grupta 553) hasta, randomize edilmiştir. Yaşlan 18-70 arasında değişmek üzere medyan 51 olan hastaların %21.9'unun, 60 yaşında ya da daha ileri yaşta olduğu görülmüştür. Verilerin bu analizde kullanılmak üzere derlendiği sıradaki (son hastanın kaydedilmesinden 7 yıl sonra) medyan ilk seçenek tedavi süresi GLIVEC grubunda 82, IFN (kombinasyon) grubunda 8 aydır. GLIVEC ile medyan ikinci seçenek tedavi süresi 64 aydır. GLIVEC grubuna ayrılmış olan hastaların % 60'ı, başlangıçta kullandıkları ilaca (GLIVEC) devam etmektedir. Bu hastalarda ortalama GLIVEC dozu 403±57 mg'dir. Genel olarak, birinci seçenek olarak GLIVEC alan hastalarda dağıtılan ortalama günlük doz 406±76 mg'dır. IFN + ARA-C grubundaki hastaların yalmzca %2'si başlangıçta kullandıktan tedaviye devam etmektedir. IFN + ARA-C grubunda başlangıçtaki tedaviye devam etmeyen hastalarda bunun en sık rastlanan nedeni (%14), hastaların verdikleri onayı geri çekmesi; GLIVEC grubuna geçenlerde ise buna en sık (hastalann %26'sında) yol açan neden, şiddetli intolerans ve hastalığın ilerlemesidir (%14). Primer bitiş noktası, hastalıksız sağkalım süresidir. Sekonder sonlamm noktalannın yanıt verileri de Tablo 2'de gösterilmektedir.
Tablo 2 Yeni tanı konulan KML çalışmasındaki yanıt oranları (84 aylık veri)
GLIVEC IFN+Ara-C(En iyi yanıt oranlan)n=553n=553
|
Hematolojik yanıt |
|
|
THY oranı n(%) |
534 (96.6)* |
313(56.6)* |
|
[%95 güven aralığı] |
94.7, 97.9 |
52.4, 60.8 |
|
Sİtogenetik yanıt |
|
|
Majör yanıt n(%) |
490 (88.6) |
129 (23.3) |
|
[%95 güven aralığı] |
[85.7, 91.1] |
[19.9, 27.1] |
|
Tam CyR n (%) |
456 (82.5) |
64(11.6) |
Kısmi CyR n(%) |
34 (6.1) |
65(11.8) |
|
Moleküler Yanıt |
|
|
|
12 aydaki majör yanıt (%) |
% 40* |
% 2 * |
|
24 aydaki majör yanıt (%) |
% 54 |
NA** |
¦¦Yetersiz veri, numuneler ile yalnızca iki hasta var
Hematolojik yanıt kriterleri (bütün yanıtlar £4 hafta sonra doğrulanmalıdır):
Kandaki lökosit sayısı <10 xl09/L, trombosit sayısı <450 xl09/L, miyelosit+metamiyelosit <%5; kanda blast hücresi veya promiyelosit yok, bazofıller <%20, lcemik iliği dışında hastalık yok
Sİtogenetik yanıt kriterleri: tam (%0 Ph+ metafazlar), kısmi (%l-35), minör (%36-65) veya minimal (%66~95). Majör yanıt (%0-35), hem kısmi hem tam yanıtları içerir [İJ.
Majör moleküler yanıt kriterleri:: Gerçek-zaman kantitatif revers kriptaz polimeraz zincir reaksiyonuyla ölçülen BCR-ABL transkriptlerinin periferik kanda, başlangıç düzeyine göre en az 3 log azalması.
GLIVEC ile birinci seçenek tedavinin kümülatif yanıt oranlan Tablo 3'te gösterilmektedir.
Tablo 3 Birinci seçenek GLIVEC tedavisine verilen kümülatif yanıt tahmini
|
Tedavide geçen aylar |
%THY |
%MSY |
%TSY |
|
|
12 ay |
%96.4 |
%84.6 |
%69.5 |
|
|
24 ay |
%97.2 |
%89.5 |
%79.7 |
|
|
36 ay |
%97.2 |
%9l.l |
%83.6 |
|
|
48 ay |
%98.2 |
%91.9 |
%85.2 |
|
|
60 ay |
%98.4 |
%91.9 |
%86.7 |
|
|
84 ay |
%98.4 |
%91.9 |
%87.2 |
|
84 ayda tahmin edilen progresyonsuz sağkalım GLIVEC grubunda %95 Güven aralığı ile %81.2(78, 85) ve kontrol grubunda %60.6 (56.5) olmuştur (p <0.001) (Şekil 1).
84 ayda akselere faza ya da blast krizine ilerleme olmayan hastaların tahmin edilen oranı, IFN grubu ile karşılaştırıldığında GLIVEC grubunda anlamlı düzeyde yüksek olmuştur (%85.1(82,89) karşısında %92.5(90,95), p <0.001) (Şekil 2). Yıllık progresyon hızı tedavide geçirilen süre ile birlikte azalmaktadır.
Şekil 1 İlerleme kaydedilinceye kadar geçen süre (ITT ilkesi)
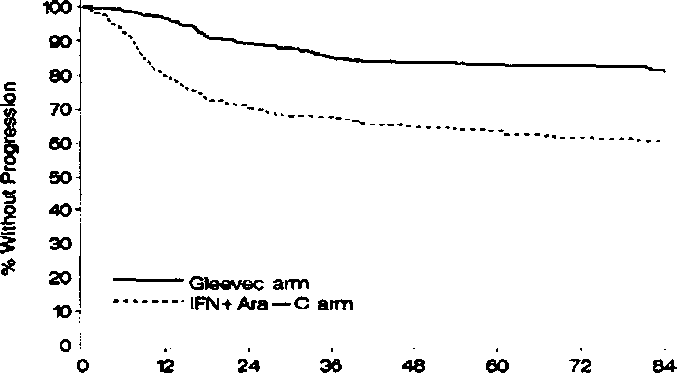 Months Since Randomization
Months Since RandomizationAkselere Faz veya Blast krizininin gelişmesine kadar geçen süre (ITT ilkesi)
Şekil 2
100-90 80 70-60-50
40
? 30 ' # 2010 0 -
24 36 48 60 72 84 Months Since Randomization
Gteevec arm IFN+AraC arm
GLIVEC ve IFN+Ara-C gruplannda, sırasıyla, toplam 71 (%12.8) ve 85 (%15.4) hasta ölmüştür. 84 ayda randomize GLIVEC ve IFN+Ara-C gruplarında tahmin edilen genel sağkalım, sırasıyla %86.4 (83, 90) ve %83.3 (80, 87) düzeyindedir (p=0.073, log-rank testi). Buna ek olarak, 84 aylık verilere göre GLIVEC hastalarında yalnızca 31 (%5.6) ölüm (BMT öncesi) KML ile ilişkilendirilmiştir. Buna karşılık IFN+Ara-C hastalarında 40 (%7.2) Ölüm KML ile ilişkilendirilmiştir. Yalnızca KML ile ilişkili bu ölümler dikkate alınır ve BMT sonrası ya da diğer nedenlerle meydana gelen bütün ölümler sansürlenirse, tahmin edilen 84 aylık sağkalım oranlan %93.6 ve %91.1 olmaktadır (p=0.1, log-rank testi). GLIVEC tedavisinin kronik fazdaki, yeni tanı konulmuş KML'deki sağkalım etkisi, aynı rejimde IFN+Ara-C (n=325) kullanılan başka bir Faz III çalışmadan elde edilen birincil verilerle birlikte yukarıda belirtilen GLIVEC verilerinin retrospektif analizinde ayrıntılı olarak incelenmiştir. Bu yayında, genel sağkalım bakımından GLIVEC'in IFN+Ara-C karşısındaki üstünlüğü kanıtlanmıştır (p<0.001); 42 ay içinde 47 (%8.5) GLIVEC hastası ve 63 (%19.4) IFN+Ara-C hastası ölmüştür.
Sitogenetik yanıtın derecesi GLIVEC tedavisi uygulanan hastalarda uzun vadeli sonuçlar üzerinde açık bir etkiye sahiptir. 12 ayda TSY (KSY) olan hastalardan 84 ayda AF/BK'ye ilerlemeden kalacağı tahmin edilenlerin oranı %96 (%93) düzeyindedir, 12 ayda MSY olmayan hastalann yalmzca %81'i 84 ayda ileri KML'ye ilerlemeden kalacaktır (genel olarak p<0.001, TSY ve KSY arasında p=0.25). 18 aylık dönüm noktası esas alındığında, tahminler sırasıyla %99, %90 ve %83 olmakta, ayrıca TSY ve KSY arasında istatistiksel olarak anlamlı bir fark (p<0.001) meydana gelmektedir.
Moleküler izlem önemli ek prognostik bilgiler sağlamıştır. TSY olan ve 12 ay sonra Bcr-Abl transkriptlerinde en az 3 log azalma olan hastalar için, 60 ayda hastalığın ilerlemeden kalma olasılığı, 12 ayda TSY olmayan hastalarda gözlemlenenden anlamlı düzeyde daha büyüktür (%70, p<0.001). Yalnızca AF/BK'ye ilerleme dikkate alındığında, tahmin edilen olaysızlık oranlan, sırasıyla %100, %95 ve %88 olur (genel olarak p<0.001, MMY olan ya da olmayan TSY arasında p=0.007). 18 aylık dönüm noktası kullanıldığında, 60 ayda tahmin edilen AP/BC'sizlik oranları TSY ve MMY olan hastalar için %100, TSY olan ama MMY olmayan hastalar için %98 ve TSY olmayan hastalar için yalnızca %87 olmuştur (genel olarak p<0.001, MMY olan ya da olmayan TSY arasında p-0.105).
Bu çalışmada kullanılan dozların günde 400 miligramdan 600 miligrama, daha sonra da 600 miligramdan 800 miligrama yükseltilmesine izin verilmiştir. Dozun günde 800 miligrama artırıldığı 40 hastadaki bazı advers reaksiyonların yüzdesinin, doz artırımından öncesine kıyasla yükseldiği görülmüştür (n=551). Gastrointestinal kanamalar, konjunktivit ve plazmadaki transaminaz ya da bilirübin düzeylerinin yükselmesi; doz artırıldığında daha sık görülen advers reaksiyonlardandır Diğer advers reaksiyonlar ise doz artırıldıktan sonra, önceye kıyasla daha seyrek veya aynı sıklıkta görülmüştür.
Yaşam kalitesi, geçerliliği kanıtlanmış bir enstrüman olan FACT-BRM anketiyle değerlendirildi. Bu anketin bütün bölümlerinde GLIVEC grubu, IFN + ARA-C grubuna kıyasla istatistik bakımdan anlam taşıyacak şekilde daha yüksek puan aldı. Sonuçlar, hastaların yaşam kalitesinin GLIVEC tedavisi sırasında iyi durumda kaldığım gösterdi.
Kronik fazinterferon tedavisinin başarısız kaldığı hastalar:
532 hasta, 400 miligramlık başlangıç dozuyla tedavi edildi. Bu hastalar; hematolojik başarısızlık (%29), sitogenetik başarısızlık (%35) veya interferon intoleransı (%36) olmak üzere başlıca 3 gruptu. Hastalar, bu çalışma öncesinde medyan 14 ay boyunca haftada >25 xl06 IU dozunda interferon kullanmış bulunan, geç kronik faz vakalarıydı ve tanı konulduktan sonra geçen medyan süre 32 aydı. Majör sitogenetik yanıt (tam + kısmi yanıt, kemik iliğinde %0-35 Ph+ metafaz) oranı, bu çalışmadaki başlıca etkinlik parametresi olarak değerlendirildi.Bu çalışmada hastaların
%
65'inde (% 53'ü tam olmak üzere) majör sitogenetik yanıt elde edildi (Tablo 4). Hastaların %95'i bu tedaviye tam hematolojik yanıt verdi.Hızlanmış faz\İT
sinde tedaviye günde 400 mg ile başlandı; daha sonra çalışma protokolü, daha yüksek GLIVEC dozlarının kullanılmasına olanak tanıyacak şekilde tadil edildi ve geriye kalan 158 hasta, başlangıçta 600 mg GLIVEC kullandı.Tam hematolojik yanıt, hiçbir lösemi kanıtının mevcut olmaması (kemik iliğindeki ve kandaki blast hücrelerinin kaybolması, ancak periferik kan tablosunda, tam yanıt için gereken düzelmenin gerçekleşmemesi) veya kronik faz kronik miyeloid lösemiye dönüş olarak tanımlanan tam hematolojik yanıt ede edilme oranı, bu çalışmanın etkinlik konusundaki değerlendirilen primer parametresiydi. Doğrulanmış hematolojik yanıt, hastaların % 71.5'inde elde edildi (Tablo 4 ). Bu hastalardan % 27.7'sinde ayrıca majör sitogenetik yanıt ( % 20.4'ünde tam sitogenetik yanıt) alınmış olması önemlidir. 600 mg GLIVEC kullanan hastalarda bugünkü saptamalara göre tahmini medyan hastalıksız sağkalım ve genel sağkalım oranlan, sırasıyla 22.9 ay ve 42.5 ay olarak hesaplandı.
Miyeloid blast krizi:
Bu çalışma, blast krizi gelişmiş olan 260 hasta üzerinde yapıldı. Bu hastalann 95'i (%37'si), hızlanmış faz veya yine blast krizi nedeniyle daha önce de kemoterapi görmüştü (önceden tedavi edilmiş olan hastalar), 165 (%63) hastada ise daha önce kemoterapi uygulanmamıştı (önceden tedavi edilmemiş olan hastalar). Başlangıç dozu, ilk 37 hastada 400 miligramdı; daha sonra yapılan protokol tadilatı, daha yüksek dozlann kullanılmasına olanak verdiğinden, diğer 223 hasta, başlangıçta 600 mg GLIVEC kullandı.Primer etkinlik parametresi, hızlanmış faz çalışmasında olduğu gibi yine tam hematolojik yanıt, lösemi kanıtının mevcut olmaması veya kronik faza dönüş olarak tanımlanan, hematolojik yanıt oranıydı. Hastalann %3 Tinde hematolojik yanıt elde edildi. 600mg GLIVEC kullanan hastalardaki hematolojik yanıt oranı, 400 mg GLIVEC kullanmış olanlara kıyasla daha yüksekti (%16'ya karşılık %33, p=0.0220). Daha
önceden tedavi edilmemiş ve tedavi edilmiş hastaların mevcut tahmini ortalama sağkalımı sırasıyla 7.7 ve 4.7 aydır.
Tablo 4 KML vakalarında elde edilen yanıtlar
|
Çalışma 0110 |
Çalışma 0109 |
Çalışma 0102 |
|
37 aylık veri Kronik faz, |
40.5 aylık veri |
38 aylık veri |
|
IFN başarısızlığı |
Hızlanmış faz |
Miyeloid blast krizi |
|
(n=532) |
(n=235) |
(n=260) |
Hastaların yüzdesi (%95 güven aralığı)
|
Hematolojik yanıt1 |
% 95 (92.3-96.3) |
% 71 (65.3-77.2) |
% 31 (25.2-36.8) |
|
Tam hematolojik yanıt (THY) |
% 95 |
% 42 |
% 8 |
|
Lösemi kanıtı yok (NEL) |
- |
% 12 |
% 5 |
|
Kronik faza dönüş (RTC) |
- |
% 17 |
% 18 |
|
Majör sitogenetik yanıt2 |
% 65 (61.2-69.5) |
% 28 (22.0-33.9) |
%15 (11.2-20.4) |
|
Tam |
% 53 |
% 20 |
% 7 |
|
Kısmi |
% 12 |
% 7 |
% 8 |
Hematolojik yanıt kriterleri (bütün yanıtlar >4 hafta sonra doğgrulanmış olmalıdır):
THY: çalışma 0110 [kandaki WBC <10 xl09/L, trombosit sayısı <450 xl09/l, miyelosit + metamiyelosit <5% ; kanda blast veyapromiyelosit yok; bazofiller <%20, kemik iliği dışında hastalık yok] ve çalışma 0102 ve 0109 [ANC>1.5 xl09/L, trombosit sayısı >100 xl09/I, kanda blast hücresi yok, BM blast hücresi oranı <%5 ve BM dışında hastalık yok]
NEL: THY ile aynı kriterler; yalnızca ANC Sİ xl09/L ve trombosit sayısı >20 xl09/L (çalışma 0102 ve 0109'da)
RTC: BM ve PB blast hücresi oranı <%15; PM ve PB blast hücresi + promiyelosit oranı <%30, PB bazofıl oranı <%20, dalak ve karaciğer hariç BM dışında hastalık yok (çalışma 0102 ve 0109'da).
ANC = mutlak nötrofıl sayısı, BM = kemik iliği, PB = periferik kan, WBC = lökosit sayısı
^Sitogenetik yanıt kriterleri:
Majör yanıt = tam (%0 Ph+ metafaz) + kısmi (% 1-35) yanıtPediatrik hastalar :
Açık-etiketli, çok merkezli, tek kollu bir faz II çalışmaya, tanısı yeni konmuş ve tedavi edilmemiş kronik fazda KML'si olan toplam 51 pediyatrik hasta katılmıştır ve hastalara 340 mg/m2/gün dozla GLIVEC tedavisi uygulanmıştır, GLIVEC tedavisiyle yeni tam konmuş pediyatrik KML hastalarında hızlı bir yanıt sağlanmış, 8 haftalık tedaviden sonra THY oram % 78 olmuş ve 3-10 aylık tedaviden sonra tam sitogenetik yanıtın (TSY) % 65 oranında (yetişkinlerde gözlenene yakın) gerçekleştiği de gözlenmiştir.Kronik faz KML'si (n=15), blast krizi aşamasında KML'si ya da Ph+ ALL'si (n=16) olan, daha önce ağır tedavi uygulanmış (%45'ine daha önce BMT ve %68'ine daha önce çoklu ajan kemoterapisi) toplam 31 pediatrik hasta bir doz yükseltme faz I çalışmaya kaydedilmiştir.
Hastalar 260 mg/m /gün ve 570 mg/m /gün aralığında dozlarla tedavi edildi. Sitogenetik verileri mevcut olan 13 KML vakasından 7'sinde (% 54) tam, 4'ünde (% 31) kısmi olmak üzere % 85'inde MSY elde edildi.
Ph+ ALL hastalannda yapılan klinik çalışmalar
Yeni teşhis edilen veya nükseden/tedaviye dirençli 758 Ph+ ALL hastası; biri randomize, diğerleri kontrol gruplarına yer vermeden yapılan 10 klinik çalışmada değerlendirilmiştir.Yeni teşhis edilen Ph+ ALL
Kontrol grubuna yer vererek yapılan ve imatinibin, yeni teşhis edilmiş, en az 55 yaşındaki 55 hastada kemoterapi indüksiyonuyla karşılaştırıldığı bir çalışmada (ADE10)imatinib monoterapisiyle sağlanan tam hematolojik yanıt oranı, kemoterapiye kıyasla istatistik anlam taşıyacak şekilde daha yüksek (%50'ye karşılık %96.3, p=0.0001) bulunmuştur. Kemoterapiye yanıt vermeyen veya zayıf yanıt veren hastalarda imatinib, kurtarma tedavisi olarak kullanıldığında 9/11 (%81.8) hastada tam hematolojik yanıtla sonuçlanmıştır. Çalışma düzeninin Özellikleri nedeniyle iki grup arasında remisyon süresi, hastalıksız sağkalım veya total sağkalım bakımından fark görülmemiş; ancak tam moleküler yanıt elde edilen ve minimal rezidüel hastalık düzeyinde kalan vakalarda, hem remisyon süresi (p=0.01) hem de hastalıksız sağkalım (p=0.02) bakımından prognoz, daha iyi olmuştur.
Yeni teşhis edilmiş Ph+ ALL hastalarında kontrol grubuna yer vermeksizin yapılan 4 klinik çalışmada (AAU02, ADE04, AJP01 ve AUS01) alınan sonuçlar, yukarıda anlatılan çalışmanın sonuçlarıyla bağdaşmaktadır. İmatinib + kemoterapi indüksiyonuyla elde edilen tam hematolojik yanıt oranı %93 (değerlendirilebilen 147/158 hastada), majör sitogenetik yanıt oram %90 (değerlendirilebilen 19/21 hastada) olmuş; değerlendirilebilen 49/102 (%48) hastada tam moleküler yanıt sağlanmıştır.
Bunun gibi, 55 yaşında veya daha ileri yaşta olan, yeni teşhis edilmiş 49 Ph+ ALML hastasında kontrol grubu kullanılmaksızın yapılan iki çalışmada (AFR09 ve AIT04), kemoterapiyle birlikte veya kemoterapi olmaksızın kullanılan imatinib + steroid kombinasyonları; bütün çalışma popülasyonunun %89'unda tam hematolojik yanıt; değerlendirilebilen 39 hastanın %26'sında tam moleküler yanıt sağlamıştır, Hastalıksız sağkalım (DFS) ve total sağkalım (OS) bütün hastalarda 1 yıldan daha uzun ve daha önce yapılmış olan 3 çalışmadakinden (AJP01, AUSOl ve AFR09) üstün (DFS p<0.001; OS p<0.01) bulunmuştur.
Nüksetmiş/tedaviye dirençli Ph+ ALL
Nüksetmiş/tedaviye dirençli Ph+ ALL hastalarında kullanılan imatinib monoterapisiyle, elde edilen yanıtın değerlendirilebildiği 66/429 hastadaki hematolojik ve majör sitogenetik yanıt oranları, sırasıyla %33 (%12'si tam hematolojik yanıt) ve %23 olmuştur (429 hastanın 353'ü, primer yanıt verilerinin mevcut olmadığı, genişletilmiş erişim programı kapsamında tedavi edilmiştir). Nüksetmiş/tedaviye dirençli toplam 429 hastada, progresyona kadar geçen medyan süre 1.9-3.1 ay; değerlendirilebilen 409/429 hastadaki total sağkalım medyan 5-9 ay arasında değişmiştir. 14 hastada kullanılan imatinib + indüksiyon kemoterapisi kombinasyonu, değerlendirilebilen 12 hastanın %92'sinde tam hematolojik yanıt, değerlendirilebilen 8 hastanın tümünde (%100) majör sitogenetik yanıt sağlamıştır. Moleküler yanıt, ikisi tam olmak üzere 4 hastada elde edilmiştir.En az 55 yaşındaki, nüksetmiş veya tedaviye dirençli 146 PH+ ALL hastası, imatinib monoterapisiyle tedavi edilmiş ve küratif tedavi kullanılmamış olması nedeniyle, ayrıca analiz edilmiştir. Bu tedaviye alman yanıt, günde 600 mg imatinib ile tedavi edilen toplam 146 hastanın 14'ünde değerlendirilebilmiştir; bu hastaların 5'inde (%35) tam hematolojik yanıt,
T
sinde (%50) majör sitogenetik yanıt elde edilmiştir. Daha düşük dozda (günde 400 mg) imatinib kullanılarak tedavi edilen 4 hastada yanıt alınamamış olması, bu dozun yetersiz kaldığı izlenimini vermiştir. Bütün çalışma popülasyonundaki (n=146) hastalıksız medyan sağkalım 2.8-3.1 ay; total medyan sağkalım 7.4-8.9 oy olmuştur.SM ile İlgili Klinik Çalışmalar
Abl, Kit ya da PDGFR protein tirozin kinazlarla ilişkili yaşamı tehdit edici hastalıkları olan farklı hasta popülasyonlannda GLIVEC'in test edildiği açık-etiketli, çok merkezlibir faz II klinik çalışma (çalışma B2225) yürütülmüştür. Bu çalışmada tedavi edilen ve 45'inde hematolojik hastalıklar, 140'ında da çeşitli solid tümörler bulunan 185 hastadan 5'inde SM saptanmıştır. SM hastalan günlük 100 mg ila 400 mg GLIVEC ile tedavi edilmiştir. Yayınlanmış 10 vaka raporu ve vaka serisinde, yaşlan 26 ila 85 arasında değişen 25 SM hastası daha bildirilmiştir. Bu hastalara da günlük 100 mg ila 400 mg dozda GLIVEC uygulanmıştır. SM için tedavi edilen toplam popülasyonun (30 hasta) 10'unda (%33) tam hematolojik yanıt, 9'unda (%30) kısmi hematolojik yanıt elde edilmiştir (toplam yanıt oranı %63). Sitogenetik anormallikler yayınlanmış raporlarda ve çalışma B2225'te tedavi edilen 30 hastanın 21'inde değerlendirilmiştir. Bu 21 hastanın sekizinde FIPILl-PDGFR-alfa füzyon kinaz saptanmıştır. Çalışma B2225'te tedavi edilen hastalarda medyan tedavi süresi 13 ay olmuş (aralık: 1.4-22.3 ay), yayınlanmış literatürde yanıt veren hastalarda ise aralık 1 ay ila 30 ayın üzerinde bir süre arasında değişmiştir. Sonuçlar Tablo 5'te verilmiştir.
Tablo 5 SM'de Elde Edilen Yanıt
|
Sitogenetik anormallik |
Hasta sayısı |
Tam hematolojik yanıt |
Kısmi hematolojik yanıt |
|
F1P1L1 -PDGFR- alfa füzyon kinaz (or CHIC2 delesyonu) |
8 |
8 |
0 |
|
Jukstamembran mutasyonu |
2 |
0 |
2 |
|
Sitogenetik anormallik bilinmiyor ya da saptanmamış |
16 |
1 |
7 |
|
D816V mutasyonu |
4 |
1* |
0 |
|
Genel toplamlar |
30 |
10 (%33) |
9 (%30) |
*Hastada eşzamanlı olarak KML ve SM saptanmıştır
_HES ile İlgili Klinik Çalışmalar
Abl, Kit ya da PDGFR protein tirozin kinazlarla ilişkili yaşamı tehdit edici hastalıklan olan farklı hasta popülasyonlannda GLIVEC'in test edildiği açık-etiketli, çok merkezli bir faz II klinik çalışma (çalışma B2225) yürütülmüştür. Bu çalışmada, toplam 185 hastadan (45'i hematolojik hastalık, 140'ında çeşitli solid tümörler saptanmıştır) HES'i olan 14 hasta günde 100 mg ila 1000 mg dozda GLIVEC ile tedavi edilmiştir. Yayınlanmış 35 vaka raporu ve vaka serisinde, HES'i olan ve yaşlan 11 ila 78 arasında değişen 162 hasta daha bildirilmiştir. Bu hastalara, günde 75 mg ila 800 mg dozda GLIVEC verilmiştir.HES için tedavi edilen toplam popülasyonun (176 hasta) 107'sinde (%61) tam hematolojik yanıt, 16'sında ise (%9) kısmi hematolojik yanıt elde edilmiştir (toplam yanıt oram %70). Yayınlanmış raporlarda ve çalışma B2225'te, tedavi edilen 176 hastadan 117'sinde sitogenetik anormallikler değerlendirilmiştir. Bu 117 hastanın 61'i, FIPILl-PDGFR-alfa füzyon kinaz pozitif bulunmuştur. Tüm bu FIP1L1-PDGFR-alfa füzyon kinaz pozitif hastalarda, tam hematolojik yanıt elde edilmiştir. 115 hastada FIP1L1-PDGFR- alfa füzyon ya negatif bulunmuştur, ya da bilinmemektedir. Bunların 62'sinde (%54) ya tam (n=46) ya da kısmi (n=16) hematolojik yanıt elde edilmiştir. Sonuçlar Tablo 6'da verilmiştir.Tablo 6 HES'de Elde Edilen Yanıt
|
Sitogenetik anormallik |
Hasta sayısı |
Tam hematolojik yanıt |
Kısmi hematolojik yanıt |
|
Pozitif FIPILl-PDGFR-alfa füzyon kinaz |
61 |
61 |
0 |
|
Negatif FIP1L1 -PDGFR- alfa füzyon kinaz |
56 |
12 |
9 |
|
Bilinmeyen sitogenetik anormallik |
59 |
34 |
7 |
|
Genel toplamlar |
176 |
107 (%61) |
16 (%9) |
dokusu, solunum/toraks/mediasten, kas-iskelet/bağ dokusu/vasküler ve gastrointestinal organ sistemlerinde iyileşmeler bildirilmiştir.
Rezeke edilemeyen ya da metastatik GIST'de yapılan klinik çalışmalar
Rezeke edilemeyen ya da metastatik malign gastrointestinal stromal tümörlü (GIST) hastalarda açık etiketli, randomize, çok merkezli 2 adet Faz III çalışma (SWOG, EORTC) toplam 1640 hastada gerçekleştirilmiştir. Hastalar hastalıkta ilerleme ya da kabul edilemeyen toksisite oluşana kadar sürekli 400 mg ya da 800 mg oral q.d tedavisine 1:1 oranında randomize edilmiştir.Bu iki çalışmadan elde edilen kombine veri kümelerinde OS ve PFS'nin planlı bir analizi de gerçekleştirilmiştir. Bu kombine analizden elde edilen bulgular Tablo 7'de gösterilmektedir.
Tablo 7 Faz III GIST çalışmalarında genel sağkalım, progresyonsuz sağkalım _ve tümör yanıt oranlan_
GLIVEC 400 mg GLIVEC 800 mg Toplam
N=818 N=822 N=1640
|
Progresyonsuz sağkalım (ay) |
18.9 |
23.2 |
21.0 |
|
(%50 medyan) |
|
|
|
|
%95 GA |
17.4-21.2 |
20.8-24.9 |
19.4-22.5 |
|
Genel sağkalım (ay) |
49.0 |
48.7 |
48.8 |
|
(%95 GA) |
(45.3-60.0) |
(45.3-51.6) |
(46.3-51.6) |
|
En iyi genel tümör yanıtı |
|
|
|
|
Tam yanıt (CR) |
43 (%5.3) |
41 (%5.0) |
84 (%5.1) |
|
Kısmi yanıt (PR) |
377 (%46.1) |
402 (%48.9) |
779 (%47.5) |
|
Teyit edilmemiş (NC)* |
235 (%28.7) |
224 (%27.3) |
459 (%28.0) |
|
Progresif Hastalık |
103 (% 12.6) |
78 (%9.5) |
181 (%11.0) |
|
Eksik |
60 (%7.3) |
77 (%9.4) |
137 (%8.4) |
Kombine çalışmalarda 400 mg tedavi grubuna kıyasla (18.9 ay (%95 GA, 17.4 ila 21.2) (p=0.03) 800 mg tedavi grubunda (23.2 ay (%95 GA, 20.8 ila 24.9)) PFS'de istatistiksel olarak anlamlı bir iyileşme gözlenmiştir. Fakat tedavi grupları arasında genel sağkalım açısından farklılık görülmemiştir (p=0.98). Bu faz III çalışmalarda 1640 hasta için hesaplanan genel PFS 21 aydır (%95 GA 19.4 ila 22.5) ve OS 48.8 aydır (%95 GA 46.3 ila 51.6).
Hastalık progresyonunu takiben 400 mg/gün tedavi grubundan 800 mg/gün tedavi grubuna geçen hastaların (n=347) geçişi takiben %19.3'ünün 48 ayda hala hayatta olduğu saptanmıştır.
Rezeke edilemeyen ya da malign gastrointestinal stromal tümörlü (GIST) hastalarda yapılan faz 2 açık etiketli, randomize çok uluslu bir faz II çalışmasında 147 hasta alınmış ve 36 aya kadar uzanan bir süreyle oral olarak 400 mg ya da 600 mg verilmek üzere randomize edilmiştir.
Primer etkinlik kanıtı objektif yanıt oranlarına dayanmıştır. Bu çalışmada, hastaların %83'ünde tam yanıt, kısmi yanıt ya da stabil hastalık sağlanmıştır. Sonuçlar Tablo 8'de verilmiştir.
STIB2222 kodlu GIST çalışmasında en iyi tümör yanıtı
Yanıtlar |
Tüm dozlar (n=147)400 mg n= 73 600 mg ıı=74 n (%) |
|
Tam yanıt |
1 (0.7) |
|
Kısmi yanıt |
98 (66.7) |
|
Stabil hastalık |
23 (15.6) |
|
İlerleyici hastalık |
18(12.2) |
|
Değerlendirilemeyen |
5 (3.4) |
|
Bilinmeyen |
2(1.4) |
^ Adjuvan GIST'de klinik çalışma
Tablo 8
Adjuvan ortamda, GLIVEC 773 hastayı kapsayan çok merkezli, çift kör, uzun vadeli, plasebo kontrollü bir faz III çalışmada (Z9001) incelenmiştir. İmmünokimyada KIT proteini eksprese eden en az 3 cm tümör büyüklüğü olan ve kayıttan 14 ila 70 gün önce tam primer GIST rezeksiyonu uygulanan hastalar dahil edilmiştir. Bu hastalar bir yıl süresince 400 mg/gün GLIVEC ya da plasebo koluna randomize edilmiştir.
Çalışmanın primer son noktası randomizasyon tarihinden nüks ya da herhangi bir nedenle ölüm tarihine kadar geçen süre olarak tanımlanan nükssüz sağkalım (RFS) olarak belirlenmiştir.
Bir yılda, genel RFS'nin plaseboya kıyasla (%82.3) GLIVEC (%97.7) için anlamlı düzeyde daha iyi olduğu (p<0.0001) ve bu nedenle de, plaseboya kıyasla nüks riskini yaklaşık %89 azalttığı saptanmıştır (risk oranı=0.113 (0.049 ila 0.264)).
Hastalarda primer GIST için yapılan cerrahi sonrası nüks riski aşağıdaki prognostik faktörlere göre değerlendirilmiştir: tümör büyüklüğü, mitotik indeks, tümörün yeri. Çalışma popülasyonundaki tam gross rezeksiyon yapılan 713 hastadan 620'sinin ^ patolojik verileri vardı. Armed Forces Institute of Pathology (AFIP) risk
sınıflandırmalarına göre yapılan alt grup analizlerinin sonuçları Tablo 9'da gösterilmiştir.
Tablo 9 AFIP risk sınıflandırmasına göre Z9001 çalışması RFS analizlerinin özeti
Risk kriterleri |
Risk Düzeyi |
Hastaların yüzdesi % |
RFS oranlan (%) |
|
|
|
|
24 aylık |
|
|
|
|
GLIVEC'e karşılık plasebo |
|
AFIP |
Düşük |
45.0 |
%98'e karşılık %98 0=0.92 |
|
|
Orta |
24.0 |
%98'e karşılık %76 P=0.05 |
|
|
Yüksek |
31.0 |
%77'ye karşılık % 41 pO.OOOl |
Lokalize primer gastrointestinal stromal tümörün (GIST) cerrahi rezeksiyonunu takiben tümör rekürrens risk değerlendirmesi: North American Intergroup faz 111 çalışma ACOSOG Z900I.
2010 Gastrointestinal Kanserler Sempozyumu Abstrakt No: 6, M. E. Blackstein
Tablo 10 Armed Forces Institute of Pathology (AFIP) kriterleri*_
Tümör
Mitoz
Tümör bölgesine göre Re küren s Riski(%)
|
boyutu |
(/50 BBA) |
Gastrik |
Duodenum |
Jejunum/İleum |
Rektum |
|
<2 cm |
<5 |
Yok (%0) |
Yok (%0) |
Yok (%0) |
Yok (%0) |
|
>2<5 cm |
<5 |
Çok düşük (%2) |
Düşük (%8) |
Düşük (%4) |
Düşük (%9) |
|
>5<10 cm |
<5 |
Düşük (%4) |
Vaka yok/az sayıda vaka |
Orta (%24) |
Vaka yok/az sayıda vaka |
|
>10 cm |
<5 |
Orta (% 12) |
Yüksek (%34) |
Yüksek (%52) |
Yüksek(%57) |
|
<2 cm |
>5 |
Vaka yok/az sayıda vaka |
Vaka yok/az sayıda vaka |
Yüksek (%50) |
Yüksek (%54) |
|
>2<5 cm |
>5 |
Orta (%16) |
Yüksek (%50) |
Yüksek (%73) |
Yüksek (%52) |
|
>5<10 cm |
>5 |
Yüksek (%55) |
Vaka yok/az sayıda vaka |
Yüksek (%85) |
Vaka yok/az sayıda vaka |
|
>10 cm |
>5 |
Yüksek (%86) |
Yüksek (%86) |
Yüksek (%90) |
Yüksek (%71) |
*1055 gastrik, 629 ince bağırsak, 144 duodenal ve 111 rektal GIST hastasının uzun dönemli takip verilerine dayanmaktadır. Demetri GD et al. J Natl Compr Cancer Netw. 2010;8(suppl 2):S1-S40. 'dan uyarlanmıştır.
Orijinal kaynak: Miettinen M.LasotaJ. Semin Diagn Pathol. 2006;23:70-83.
İkinci bir açık etiketli faz III çalışmada (SSG XVIII/AIO) aşağıdaki özelliklerden birinin yanı sıra cerrahi GIST rezeksiyonundan sonra hastalarda 36 aylık 400 mg/gün GLIVEC tedavisi 12 aylık tedavi ile karşılaştınlmıştır: tümör çapı >5 cm ve mitoz sayısı >5/50 büyük büyütme alanı (BBA) veya tümör çapı >10 cm ve herhangi bir mitoz sayısı veya >10/50 BBA mitoz sayısıyla herhangi büyüklükte bir tümör veya peritoneal boşluğa rüptüre olan tümörler. Toplamda 397 hasta olur vermiş ve çalışmaya randomize edilmiş (12 aylık tedavi koluna 199 hasta ve 36 aylık tedavi koluna 198 hasta) olup, medyan yaş 61'dir (aralık 22 ila 84 yaş). Medyan takip süresi 54 ay olup (randomizasyon tarihinden veri kesme tarihine kadar), ilk hastanın randomize edildiği tarihle kesme tarihi arasında toplamda 83 ay vardır.
Çalışmanın birincil sonlanım noktası, randomizasyon tarihinden nüks veya herhangi bir nedenle ölüme kadar geçen süre olarak tanımlanan nükssüz sağkalımdır (RFS).
Otuz altı (36) aylık GLIVEC tedavisi RFS'yi 12 aylık GLIVEC tedavisine kıyasla anlamlı olarak uzatmıştır (Risk Oram (HR) = 0.46 [0.32, 0.65], p<0.0001 ve 12 ay ötesinde HR 0.42 [0.28, 0.61]) (Tablo 11, Şekil 3). 12 aylık ve 36 aylık tedavi kollan için toplam RFS olayları sırasıyla 84 (% 42) ve 50'dir (% 25).
Aynca, otuz altı (36) aylık GLIVEC tedavisi genel sağkalımı 12 aylık GLIVEC tedavisine kıyasla anlamlı olarak uzatmıştır (HR = 0.45 [0.22, 0.89], p = 0.0187) (Tablo 9, Şekil 4). Toplam ölüm sayısı 12 aylık tedavi kolu için 25 ve 36 aylık tedavi kolu için 12'dir.
Tablo 11 12 aylık ve 36 aylık GLIVEC Tedavisi (SSGXVIII/AIO Çalışması)
|
|
|
12 aylık tedavi kolu |
36 aylık tedavi kolu |
RFS |
|
%(GA) |
%(GA) |
12 ay |
|
93.7(89.2-96.4) |
95.9 (91.9-97.9) |
24 ay |
|
75.4 (68.6-81.0) |
90.7 (85.6-94) |
36 ay |
|
60.1 (52.5-66.9) |
86.6 (80.8-90.8) |
|
48 ay 60 ay |
12 aylık tedavi kolu52.3 (44.0-59.8)47.9 (39.0-56.3) |
36 aylık tedavi kolu78.3 (70.8-84.1)65.6 (56.1-73.4) |
Sağkalım |
|
|
|
36 ay |
94.0 (89.5-96.7) |
96.3 (92.4-98.2) |
|
48 ay |
87.9 (81.1-92.3) |
95.6(91.2-97.8) |
|
60 ay |
81.7 (73.0-87.8) |
92.0 (85.3-95.7) |
Şekil 3 Birincil rekürenssiz sağkalım sonlanım noktası için Kaplan-Meier
tahminler (ITT popülasyonu)
&
»s
2
On
- (1) Ar» A; IM
12
*0; 199 T3 IKa 10---(2) Am : in )6 MO:
19» SO 141
I I I Censored ob»«rv»tıon»
0
0 « 12 18 24 M 16 42 * 54 60 66 7? 7t M
Survıval bme tn months
(1> m : 0
112 :H U 14t . **İTİ :İSİ : İİ!*> lQi :t
U ; » S4 : 4* J* , 4> Jl M | . w o : SÛ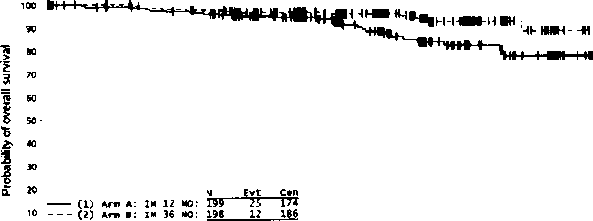 ı
ı i
I censored observatiofis0 .......
o * 12 18 24 30 3* 42 4« 54 60 66 72 78 W
Survrvat time in months
At- ri«k : EvtAtt
(1) 1»» 0 «0 ¦
2 İM : 1t2217 :İV :17
152 : 7 119 : ¦ İDO : >7* r 10 56 1 11 31 : U 11 : 12 0 : 12A montfı
üdays
V0<yCST)571 J/CST15710FK)3/report/pom eff/foıkm .»J-09MAY11:09:42 - Dfaft Version (Cul-oH 31DEC2010)
Karaciğer yetersizliği olan hastalarda yapılan klinik çalışmalar
Çeşitli derecelerde (hafif, orta şiddette veya şiddetli; karaciğer fonksiyon bozukluğunun sınıflandırılması için bkz Tablo 11) karaciğer yetersizliği olan hastalarda yapılan bir çalışmada imatinibe ortalama maruz kalım (doza göre normalize edilmiş EAA değeri), karaciğer fonksiyonu normal olan hastalara kıyasla artmamıştır. Bu çalışma sırasında hafif karaciğer bozukluğu olan hastalarda günde 500 mg, diğer hastalarda günde 300 mg GLIVEC, güvenle kullanılmıştır. Orta-ileri derecede şiddetli karaciğer yetersizliği olan hastalarda yalnızca 300 miligramlık doz kullanılmıştır ama farmakokinetik analiz bunun, 400 miligramla güvenle yükseltilebileceğini göstermiştir (bkz 4.2 Pozoloji ve uygulama şekli; 4.4 Özel kullanım uyanları ve önlemleri; 4.8 İstenmeyen Etkiler ve 5.2 Farmakokinetik Özellikler bölümleri)Tablo 12 Karaciğer yetersizliğinin sınıflandırılması
|
Karaciğer disfonksiyonu |
Karaciğer fonksiyon testleri |
|
Hafif |
Total bilirubin1.5 ULNSGOT: >ULN (total bilirubinULN ise normal veya <ULN olabilir) |
|
Orta şiddette |
Total bilirubin = 1.5 - 3.0 ULN SGOT: Herhangi bir değer |
Şiddetli |
Total bilirubin = >3 - 10 ULN SGOT: Herhangi bir değer |
SGOT, senım glutamik oksaloasetik transferaz
Böbrek yetmezliği olan hastalarda yürütülen klinik çalışmalar
Değişen derecelerde (hafif, orta ve şiddetli - böbrek fonksiyonu sınıflandırması için bkz. aşağıda Tablol3) böbrek yetmezliği olan hastalarla yürütülen bir çalışmada, maruz kalman ortalama imatinib (doz normalize EAA), böbrek fonksiyonlan normal olan hastalarla karşılaştınldığmda 1.5-2 kat artmıştır, bu da, imatinibin güçlü bir biçimde bağlandığı bir protein olan AGP'nin plazma düzeyinde benzer bir artışa karşılık gelir. Maruz kalınan imatinib ile böbrek bozukluğunun şiddeti arasında bir hiçbir korelasyon gözlemlenmemiştir. Bu çalışmada, hafif böbrek yetmezliği olan hastalarda günlük 800 mg ve orta düzeyde böbrek yetmezliği olan hastalarda günlük 600 mg güvenle kullanılmıştır. Sınırlı sayıda hasta kaydedildiği için orta düzeyde böbrek yetmezliği olan hastalarda günlük 800 mg dozu test edilmemiştir. Aynı şekilde, şiddetli böbrek yetmezliği olan yalnızca 2 hasta düşük (100 mg) doza kaydedilmiş ve daha yüksek dozların hiçbiri test edilmemiştir. Çalışmaya hiçbir hemodiyaliz hastası kaydedilmemiştir. Literatür verileri, son evre böbrek hastalığı olan ve hemodiyaliz uygulanan bir kişide günlük 400 mg dozun çok iyi tolere edildiğini göstermiştir. Diyaliz, imatinibin plazma kinetiklerini engellememiştir. Böbrekler yoluyla atılım imatinib için minör bir eliminasyon yolu olduğundan, şiddetli böbrek yetmezliği olan ve diyaliz uygulanan hastalara 400 mg'lik başlangıç dozu ile tedavi uygulanabilmektedir. Ancak, bu hastalarda dikkatli olunması önerilmektedir. Tolere edilememesi halinde doz azaltılabilir ya da etki görülmemesi halinde doz arttırılabilir (bkz. 4,2 Pozoloji ve uygulama şekli; 4.4 Özel kullanım uyarılan ve önlemleri ve 5.2 Farmakokinetik özellikler bölümleri).Tablo 13_Böbrek fonksiyonu sınıflandırması
|
Böbrek yetersizliği |
Böbrek fonksiyon testleri |
|
Hafif |
CrCL = 40-59 mIVdakika |
|
Orta |
CrCL = 20-39 mIVdakika |
|
Şiddetli |
CrCL = <20 mL/dakika |
|
CrCL = Kreatinin Klerensi | |
5.2. Farmakokinetik özellikler
GLIVEC'in farmakokinetiği 25 - 1000 mg'lık bir doz aralığında değerlendirilmiştir. Plazma farmakokinetik profilleri 1. günde ve plazmada kararlı düzeylerin elde edildiği 7. ya da 28. günde analiz edilmiştir.Emilim:
Kapsül formülünün ortalama mutlak biyoyararlammı
%
98'dir. Bir oral dozu takiben plazma imatinib eğri altında kalan alan (EAA) değerlerinde, yüksek oranda bir hastalar arası değişkenlik (% 40-60) görülmüştür. Yüksek yağ içeren bir gıda ile birlikte verildiğinde, imatinibin emilim oram minimal düzeyde azalmış (Cmaks'da % 11 azalma ve tmaks'da 1.5 saatlik uzama), açlık koşullarına göre EAA değerinde küçük bir azalma (% 7.4) olmuştur.Dağılım:
Klinik açıdan uygun konsantrasyonlarda kullanılan imatinibin plazma proteinlerine bağlanması yaklaşık % 95 olmuş, in vitro deneyler temelinde, daha çok albümin ve alfa-asit-glikoproteine, az miktarda da lipoproteine bağlanmıştır.
Bivotransformasvon:
İnsanlarda, dolaşımdaki temel metaboliti ana ilaç ile in vitro benzer etkinlikte olduğu gösterilmiş N-demetillenmiş pıperazin (CGP71588) türevidir. Bu metabolitin plazma EAA değerinin imatinibin EAA değerinin sadece
%
16'sı olduğu bulunmuştur.N-demetile metabolitin plazma proteinlerine bağlanması, asıl bileşikteki gibidir.Eliminasyon:
İmatinibin 14C-işaretli tek oral dozundan sonra, dozun yaklaşık % 8Ti 7 gün içinde feçesle (dozun % 68'i) ve idrarla (dozun
%
13'ü) itrah edilmiştir. Değişmemişdurumdaki imatinib, dozun % 25'ini (% 5 idrar, % 20 feçes) oluşturmuştur, geriye kalan kısım metabolitlerdir.
Doğrusallık / doğrusal olmayan durum:
Sağlıklı gönüllülerde oral uygulamanın ardından, imatinibin ty2 değeri yaklaşık 18 saat olması günde tek doz şeklindeki pozolojinin uygun olduğu izlenimini vermektedir. Oral olarak 25-1000 mg imatinib uygulandıktan sonra artan dozla birlikte ortalama EAA artışı doğrusal bir seyir izlemiştir. Tekrarlanan dozlarda imatinib kinetiğinde değişiklik olmamış ve günde bir kez uygulandığında birikim, kararlı ilaç konsantrasyonunun 1.5-
2.5 katı olmuştur.
Farmakokinetik / farmakodinamik ilişkiler:
Popülasyon farmakokinetikleri
Popülasyon farmakokinetiği analizlerine göre yaşın dağılım hacmi üzerinde küçük bir etkisi olmuştur (> 65 yaşındaki hastalarda % 12 artış). Bu değişimin klinik açıdan anlamlı olmadığı düşünülmüştür. Vücut ağırlığının imatinib klerensi üzerindeki etkisine bakıldığında, 50 kg ağırlığındaki bir kişide klerensin 8.5 l/s, olması beklenirken, 100 kg ağırlığındaki bir kişideki klerens 11.8 l/s'e yükselmektedir. Bu değişiklikler vücut ağırlığına göre bir doz ayarlaması yapılması için yeterli olarak kabul edilmemiştir. Cinsiyetin imatinib kinetiği üzerinde etkisi olmamıştır.Yeni tanı konulmuş KML vakalarındaki Faz III çalışmada diğer popülasyon farmakokinetiği analizleri, kovariyans faktörlerinin ve birlikte kullanılan diğer ilaçların gerek klerens, gerekse hacim üzerindeki etkilerinin küçük olduğunu, doz ayarlamasına ihtiyaç bırakmadığım göstermiştir.
Çocuklarda farmakokinetik
Bir Faz I ve Faz II çalışmasında oral imatinib, pediatrik hastalarda da, erişkin hastalardaki gibi hızla emilmiştir. Çocuklarda 260 ve 340 mg/m2 imatinible elde edilen EAA değerleri, erişkinlerde sırasıyla 400 ve 600 mg imatinible elde edilenler gibidir. 340 mg/m2 imatinibin birinci ve sekizinci günlerdeki EAA(o-24 saat) değerleri bu ilacın, tekrarlanan dozlardan sonra 1.7 kat biriktiğini göstermiştir.Organ fonksiyonu bozukluğu
İmatinib ve metabolitleri böbrek yoluyla anlamlı miktarda atılmazlar. Böbrek fonksiyonlarında hafif ve orta şiddette bozukluk olan hastalar, böbrek fonksiyonları normal hastalardan daha yüksek plazma değerlerine sahip görünmektedir. Artış yaklaşık olarak 1.5-2 kattır ve imatinibin güçlü bir biçimde bağlandığı plazma AGP değerinde 1.5 katlık bir artışa karşılık gelir. Böbrek bozukluğu olan hastalarda imatinibin serbest ilaç klerensi muhtemelen böbrek fonksiyonları normal hastalardakinin bir benzeridir çünkü böbrekler yoluyla atılım imatinib için minör bir eliminasyon yolunu oluşturmaktadır (bkz. 4.2 Pozoloji ve uygulama şekli, 4.4 Özel kullanım uyarılan ve önlemleri ve 5.1 Farmakodinamik özellikler).Farmakokinetik analiz sonuçlannın kişiden kişiye değişikliklerin söz konusu olduğunu göstermesine rağmen, değişik derecelerde karaciğer yetersizliği olan hastalardaki imatinibe ortalama maruz kalım, karaciğer fonksiyonları normal olan hastalara kıyasla yükselmemiştir (bkz 4.2 Pozoloji ve uygulama şekli, 4.4 Özel kullanım uyanlan ve önlemleri, 4.8 İstenmeyen Etkiler, 5.1 Farmakodinamik Özellikler ve 5.2 Farmakokinetik Özellikler bölümleri)
5.3. Klinik öncesi güvenlilik verileri
İmatinibin güvenlilik farmakolojisi, tekrarlanan doz toksisitesi, genotoksisite ve üreme toksisitesi çalışmalarında değerlendirilmiştir. Kemik iliği, periferik kan, lenfoid doku, gonadlar ve gastrointestinal kanal, imatinibin farmakolojik etkisi altında kalan hedef-organlardandır. Diğer hedef organlar arasında karaciğer ve böbrek yer almaktadır.İmatinib, sıçanlarda embriyotoksik ve teratojen etki göstermiştir. Preklinik fertilite ve erken embriyonik gelişim çalışmasında fertilite etkilenmemiştir; diğer yandan, yüksek doz uygulanmış erkek sıçanlarda daha düşük testis ve epididimal ağırlıklar ve azalmış hareketli sperm sayısı gözlenmiştir. Sıçanlarda preklinik pre ve postnatal çalışmada, ilk nesil yavrularda da fertilite GLIVEC'ten etkilenmemiştir.
Sıçanlarda juvenil gelişim toksikolojisi çalışmasında yeni hedef organ belirlenmemiştir (doğum sonrası 10 ila 70. gün). Juvenil toksikoloji çalışmasında, ortalama pediyatrik maruziyet olarak önerilen en yüksek doz olan 340 mg/m2 düzeyinin yaklaşık 0.3 ila 2 katı düzeylerde, büyüme üzerinde geçici etkiler ve vaginal açılma ve prepusyal ayrılmada gecikme gözlenmiştir. Ayrıca, ortalama pediyatrik maruziyet olarak önerilen en yüksek doz olan 340 mg/m2 düzeyinin yaklaşık 2 katı düzeylerde, juvenil hayvanlarda (yaklaşık olarak sütten kesilme döneminde) mortalite gözlemlenmiştir.
2 yıllık sıçan karsinojenisite çalışmasında 15, 30 ve 60 mg/kg/gün olarak imatinib uygulanması, erkeklerde 60 mg/kg/gün dozunda ve dişilerde >30 mg/kg/gün dozunda yaşam süresi üzerinde istatistiksel açıdan anlamlı azalmaya neden olmuştur. Ölenlerde yapılan histopatolojik inceleme, ölümün temel nedeni ya da öldürülme nedeni olarak kardiyomiyopati (her iki cinsiyet), kronik ilerleyici nefropati (dişiler) ve prepusyal bez papillomunu ortaya koymuştur. Neoplastik değişiklikler açısından hedef organlar böbrekler, mesane, üretra, prepusyal ve klitoral bez, ince bağırsak, paratiroid bezleri, adrenal bezler ve glandüler-olmayan mide olmuştur. Neoplastik lezyonlar bulunan çeşitli hedef organlardaki etki görülmeyen düzeyler (NOEL) şu şekilde saptanmıştır: böbrekler, mesane, üretra, ince bağırsak, paratiroid bezleri, adrenal bezler ve glandüler-olmayan mide için 30 mg/kg/gün ve prepusyal ve klitoral bez için 15 mg/kg/gün.
Prepusyal/klitoral bezde papilloma/karsinoma 30 ve 60 mg/kg/gün olarak saptanmıştır ve bu değer, insandaki günlük maruziyetin (EAA değerine dayanarak 400 mg/gün ya da 800 mg/gün) yaklaşık 0.5 ila 4 ya da 0.3 ila 2.4 katma, ve çocuklardaki günlük maruziyetin (EAA değerine dayanarak 340 mg/m2) 0.4 ila 3.0 katma karşılık gelmektedir. 60 mg/kg/gün ile renal adenoma/karsinoma, mesane ve üretra papillomu, ince bağırsak adenokarsinomlan, paratiroid bezi adenomlan, adrenal bezlerde benign ve malign medüller tümörler ve glandüler-olmayan mide papillomaları/karsinomalan görülmüştür.
Sıçan karsinojenisite çalışmalarından elde edilen bu bulguların insanlar için anlamı bilinmemektedir. Klinik çalışmalardan elde edilen güvenlilik verilerinin ve spontan advers olay bildirimlerinin bir analizi, genel popülasyonla karşılaştırıldığında imatinib ile tedavi edilen hastalarda genel malignite insidansında artışla ilgili bir kanıt ortaya koymamıştır.
İlk klinik çalışmalarda saptanmayan non-neoplastik lezyonlar kardiyovasküler sistem, pankreas, endokrin organlar ve dişlerle ilgili olmuştur. En önemli değişiklikler bazı hayvanlarda kalp yetmezliği belirtilerine yol açan kardiyak hipertrofi ve dilatasyonu içermiştir.
6. FARMASÖTİK ÖZELLİKLER
6.1. Yardımcı maddelerin listesi
Mikrokristalin selüloz, krospovidon, hidroksipropil metilselüloz, kolloidal silikon dioksid, magnezyum stearat, kırmızı demir oksit, san demir oksit, polietilen glikol 4000 ve talk içerir.6.2 Geçimsizlikler
Geçerli değildir.6.3 Raf ömrü
36 aydır.6.4 Saklamaya yönelik özel tedbirler
30 °C'nin altındaki oda sıcaklığında saklayınız.6.5 Ambalajın niteliği ve içeriği
PVC- Alu folyo blister ambalaj6.6 Beşeri tıbbi üründen arta kalan maddelerin imhası ve diğer özel önlemler
Kullanılmamış olan ürünler ya da atık materyaller Tıbbi Atıkların Kontrolü Yönetmeliği ve Ambalaj ve Ambalaj Atıklar Kontrolü Yönetmeliği' ne uygun olarak imha edilmelidir.7. RUHSAT SAHİBİ
Novartis Ürünleri 34912 Kurtköy - İstanbul Tel: 0 216 560 10 00 Faks: 0 216 482 64 088. RUHSAT NUMARASI
118/719. İLK RUHSAT TARİHİ/RUHSAT YENİLEME TARİHİ
İlk ruhsat tarihi
: 07.11.2005Ruhsat yenileme tarihi
: 07.11.201010. KÜB'ÜN YENİLENME TARİHİ
İlaç Bilgileri
Glivec 100mg Film Tablet
Etken Maddesi: Imatinib
Atc Kodu: L01XE01
Kullanma talimatı ve kısa ürün bilgileri
Google Reklamları
İlgili İlaçlar
Ana Sayfa | Hakkımızda | İlaçlar | İlaç Ara | İlaç Firmaları | Gizlilik | Bize Ulaşın
Telif Hakkı 2008-2026 © İlaç Prospektüsü. Tüm Hakları Saklıdır.Uyarı: Sitemizde yayınladığımız ilaç bilgileri ile doktora danışmadan kesinlikle ilaç kullanmayınız!
Aksi halde doğabilecek sağlık sorunlarından ilacprospektusu.com sorumlu tutulamaz.